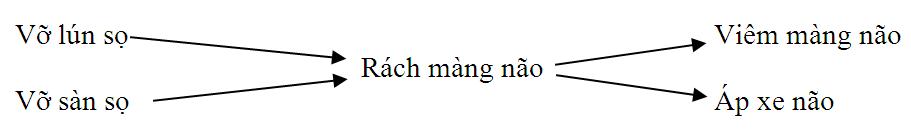MỘT SỐ VẤN ĐỀ CẦN BIẾT VỀ CẤP CỨU CHẤN THƯƠNG SỌ NÃO
PGS TS Võ Văn Nho
1. Tổng quát :
Chấn thương sọ não là một nguy cơ đe doạ đến sinh mạng người bệnh. Bệnh viện Chợ Rẫy mỗi năm nhận vào khoa cấp cứu khoảng 22.000 trường hợp chấn thương sọ não. Ở Britain mỗi năm cứ 100.000 dân có 300 trường hợp phải nhập viện do chấn thương sọ não, trong số này có 9 trường hợp tử vong. Một con số tử vong gần như là tất yếu, một số khác đôi khi có thể phòng ngừa được. Việt Nam được Tổ Chức Y Tế Thế Giới (WHO) coi như là một quốc gia đứng đầu thế giới về tai nạn giao thông vào năm 2007.
Nguyên nhân chính gây chấn thương sọ não là tai nạn giao thông, rồi đến té ngã, tai nạn lao động, tai nạn bất cẩn hay thể thao. Số cấp cứu chấn thương sọ não tại bệnh viện Chợ Rẫy là 70-80% do tai nạn giao thông. Tử vong do tai nạn giao thông chiếm 60%, trong số này một nửa chết trước khi vào viện.
Để ngăn ngừa tai nạn giao thông gây ra do chấn thương sọ não, nhiều quốc gia trên thế giới đưa ra các biện pháp như kiểm soát nồng độ cồn trong máu, mang đai thắt lưng khi ngồi xe hơi, đội mũ bảo hiểm khi điều khiển xe gắn máy. Ở Việt Nam đang cố gắng áp dụng các biện pháp phòng ngừa trên nhưng hiệu quả vẫn chưa cao. Điều quan trọng là ý thức chấp hành luật lệ giao thông và thực thi luật pháp ở nước ta còn nhiều hạn chế. Vì vậy, việc kéo giảm tai nạn giao thông hiện nay còn gặp nhiều khó khăn.
2. Bệnh học :
Biến chứng chấn thương sọ não được chia thành hai loại: tổn thương não khu trú và lan tỏa hoặc tổn thương xuất hiện cùng lúc cả hai loại. Tổn thương ở não được xếp thành hai loại: nguyên phát và thứ phát như tổn thương sợi trục lan toả, máu tụ, phù não, thiếu máu não hoặc nhiễm trùng.
Trong chấn thương sọ não, cần phải được khám toàn diện khi người bệnh đến phòng cấp cứu, đặc biệt nếu bệnh nhân có một đa chấn thương cần phải phát hiện sớm để có biện pháp can thiệp kịp thời như xuất huyết nội do tổn thương các tạng đặc trong ổ bụng, tràn máu màng phổi, vỡ xương chậu, gãy xương đùi …. Khi khám thần kinh cần phải theo những trình tự sau : Trí giác, dấu thần kinh định vị, dấu sinh tồn (mạch, huyết áp, nhiệt độ và nhịp thở), ngoài ra, đau đầu là một dấu hiệu rất quan trọng, có khi người bệnh chỉ có một dấu hiệu đau đầu được biểu hiện do một thương tổn bên trong hộp sọ. Đặc biệt với một máu tụ ngoài màng cứng đơn thuần có kèm theo nứt sọ, trí giác hoàn toàn bình thường (GCS = 15), chỉ có một dấu hiệu đau đầu. Điều nầy rất thường gặp trong thực hành lâm sàng, nhưng thông thường khi có máu tụ hoặc dập phù não trong sọ thường làm cho trí giác giảm. Đánh giá trí giác dựa theo thang điểm Glasgow (Glasgow Coma Scale).
|
GLASGOW COMA SCALES (GCS) |
|
|
Mở mắt (E) Tự nhìn Khi gọi Khi kích thích đau Không đáp ứng Đáp ứng vận động (M) Đáp ứng bình thường Đáp ứng khi đau Gập khi đau Gồng mất vỏ Gồng mất não Không đáp ứng Đáp ứng ngôn ngữ (V) Bình thường Lú lẫn Không đúng nghĩa Không hiểu được Không đáp ứng |
4 3 2 1
6 5 4 3 2 1
5 4 3 2 1 |
E (Eye); M (Motor); V (Verbal)= E + M + V: thang điểm tốt nhất = 15; xấu nhất = 3
Trong chấn thương sọ não, cần phải đánh giá đầy đủ các tiêu chuẩn trong đó trí giác có một vai trò quan trọng. Nhiều tác giả dựa vào thang điểm Glassgow (GCS) phân chia chấn thương sọ não thành ba nhóm chính để dễ dàng theo dõi:
- Nhóm nhẹ : GCS từ 13 – 15
- Nhóm trung bình : GCS từ 9 – 12
- Nhóm nặng : GCS dưới 9
Tuy trí giác có một vai trò quan trọng nhưng không thể dựa vào trí giác thuần túy để tiên lượng tình trạng bệnh nhân. Muốn đánh giá tiên lượng bệnh nhân phải thực hiện đầy đủ các tiêu chuẩn như dấu thần kinh khu trú, dấu hiệu sinh tồn, các phản xạ nuốt, sặc, điện não đồ (EEG), mạch não đồ (DSA) hoặc Doppler mạch máu não, trong đó trí giác cũng góp một phần nhỏ cho tiên lượng bệnh nhân. Chính vì thế, đánh giá chết não (brain death) là một đánh giá tổng hợp của nhiều tiêu chuẩn trong đó có trí giác.
Phân chia trí giác thành ba nhóm cũng giúp cho các nhà lâm sàng thực hiện kế hoạch theo dõi và chăm sóc có hiệu quả hơn. Dựa vào nhóm nặng của thang điểm Glasgow, đa số các trường hợp nặng được khuyến cáo nên được đặt nội khí quản để dễ dàng trong công tác chăm sóc và theo dõi tốt hơn.
Trong thực hành lâm sàng hàng ngày đôi khi trí giác không phải là một vai trò quyết định trong chấn thương sọ não. Cũng có khi thể tích khối máu tụ tăng lên nhưng tình trạng trí giác không giảm, điều nầy có lẽ do thể tích khối máu tụ tăng chậm làm cho não thích nghi dần nhưng màng não kích thích mạnh hơn nên đau đầu nhiều hơn; thậm chí có những trường hợp thể tích khối máu tụ có tăng trên CT Scan mà trí giác vẫn cải thiện hơn. Vì vậy, không nên dựa vào trí giác một cách đơn độc để đánh giá tất cả các tổn thương do chấn thương sọ não gây ra.
Nguyên nhân chấn thương sọ não kín:
- Tai nạn giao thông
- Tai nạn lao động
- Tai nạn sinh hoạt
- Tai nạn do thảm họa
- Tai nạn xã hội
- Chấn thương đầu do sinh đẻ
Tổn thương đầu được chia làm hai khu vực:
- Khu vực ngoài hộp sọ bao gồm:
+ Rách da đầu
+ Tụ máu dưới da đầu, thường > 16 tuổi
+ Tụ máu dưới lớp Galea: < 16 tuổi
+ Tụ máu dưới màng xương: chấn thương do sinh đẻ
- Khu vực từ hộp sọ vào trong bao gồm:
+ Nứt xương sọ
+ Vỡ lún sọ
+ Vỡ nền sọ
+ Máu tụ ngoài màng cứng
+ Máu tụ dưới màng cứng
+ Máu tụ trong não
+ Dập não: khu trú hoặc lan tỏa
. Khu trú: nhẹ hơn
. Lan tỏa: nặng hơn
+ Xuất huyết trong não thất:
. Lượng ít: hấp thu nhanh, hồi phục nhanh
. Lượng nhiều: hấp thu chậm, hồi phục chậm
+ Xuất huyết thân não:
. Nhỏ: hồi phục nhanh
. Lớn: hồi phục chậm, nhiều di chứng
+ Tổn thương sợi trục lan tỏa: thường nặng, có thể tử vong
3. Tổn thương khu trú :
3.1. Dập và rách vỏ não :
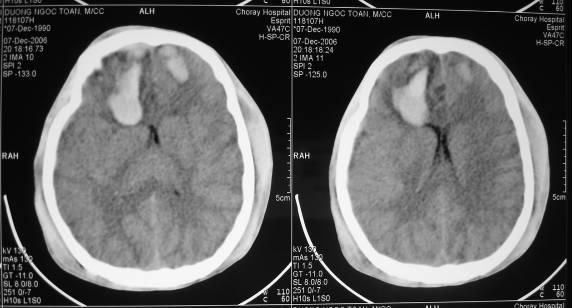
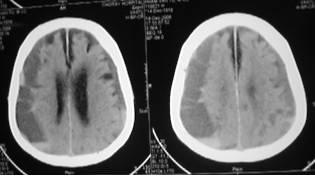
Dập và rách vỏ não thường xảy ra tại nơi va chạm trực tiếp vào đầu hoặc ở phía đối diện (contre-coup). Vị trí thường gặp nhất là thùy trán và thùy thái dương. Dập vỏ não có thể xảy ra nhiều nơi hoặc cả hai bên. Đối với các dập não nhỏ trí giác ít bị ảnh hưởng, ngoại trừ những trường hợp có máu tụ tại vùng dập não tạo ra khối choán chỗ làm cho trí giác bị suy sụp. Dập não nếu chỉ khu trú ở một vùng não nhỏ thường ít ảnh hưởng đến trí giác; Nếu dập não lan rộng làm di lệch đường giữa và phù não nhiều, hôn mê có thể xảy ra ngay sau tai nạn và đôi khi gây thoát vị não. Trong trường hợp nầy nếu can thiệp kịp thời thì hy vọng sống vẫn còn nhiều khó khăn và di chứng rất nặng nề nếu khả năng cứu sống có thể vượt qua được. Đây là một loại thương tổn thường gặp do biến chứng của chấn thương sọ não, các biến chứng dập não xảy ra không phải chỉ ở một vùng não mà có thể gặp ở nhiều vùng khác nhau như hai thùy trán, hai thuỳ thái dương, đôi khi xuất hiện cùng lúc cả thuỳ trán và thùy thái dương hoặc dập não có thể xuất hiện chậm hơn ngay trên vùng não bình thường đã được chụp CT Scan trước đó.
Dập não vùng trán đôi khi xuất hiện một bên hoặc cả hai bên sau chấn thương sọ não. Dập não vùng nầy có thể do chấn thương trực tiếp hoặc chấn thương gián tiếp, tuy nhiên, nếu chấn thương gián tiếp (contre-coup) thường dập não lớn và phù não lan rộng làm ảnh hưởng đến trí giác, bệnh nhân thường đi vào hôn mê nhanh chóng hoặc mê ngay sau chấn thương. Nếu dập não lan đến vùng trụ trước bao trong có làm yếu hoặc liệt vận động chân và tay, đôi khi gây tụt não dưới liềm, nguy cơ dẫn đến tử vong.
CT Scan có vai trò quan trọng để chẩn đoán dập não, đối với dập não do chấn thương khi chụp CT Scan không cần bơm thuốc cản quang cũng đủ cung cấp những thông tin cần thiết để đánh giá thương tổn dập não và phù não
Đa số dập não vùng trán một bên hay cả hai bên thường điều trị bảo tồn theo những nguyên tắc sau :
- Đặt nội khí quản nếu bệnh nhân có thang điểm GCS dưới 9 điểm để bảo đảm đường hô hấp thông suốt và dễ dàng hút tất cả các chất dãi và dịch trong miệng, nguyên nhân gây tắc đường hô hấp trên.
- Dùng thuốc chống phù não như : Manitol 20% với liều dùng 1g- 1,5 g/ kg
- Thở 02 từ 3 – 6l/phút hoặc thở máy hỗ trợ nếu bệnh nhân có p02 dưới 90
- Nếu bệnh nhân không nằm yên cần phải dùng Barbiturate hoặc Propofol để làm giảm áp lực trong sọ và giảm tiêu thụ 02
- Nếu tình trạng phù não lan rộng và trí giác giảm, vấn đề ngoại khoa được đặt ra ở thời điểm nầy. Phẫu thuật mở rộng sọ giải áp là một biện pháp làm giảm áp lực trong sọ nhanh chóng, mang lại hiệu quả cao.
Dập não liên quan đến những vùng trung gian nhân đuôi (caudate), nhân bèo (putamen), nhân bèo nhạt (globus pallidus), đồi thị (thalamus) và vùng hạ đồi (hypothalamus). Đa số các thương tổn dập não ở vị trí sâu sau chấn thương sọ não, chiếm một tỉ lệ dưới 2%. Ngay tại vùng nầy rất nhiều mạch máu xuyên, do đó, dễ xảy ra xuất huyết thứ phát do những mạch máu bị kéo căng và kết hợp một lực xoay quá mạnh làm xé rách những mạch máu xuyên nhỏ. Điều nầy không liên quan đến những đường nứt sọ và dự hậu của những thương tổn nầy thường xấu hơn những loại máu tụ khác trong sọ. Các thương tổn vùng nầy có liên quan đến các dấu hiệu ngoại tháp, đôi khi cũng liên quan đến liệt vận động do tổn thương lan đến vùng bao trong thấp. Nếu tổn thương vùng đồi thị làm ảnh hưởng đến rối loạn cảm giác; nếu mất trí giác kéo dài là do tổn thương hệ thống lưới.
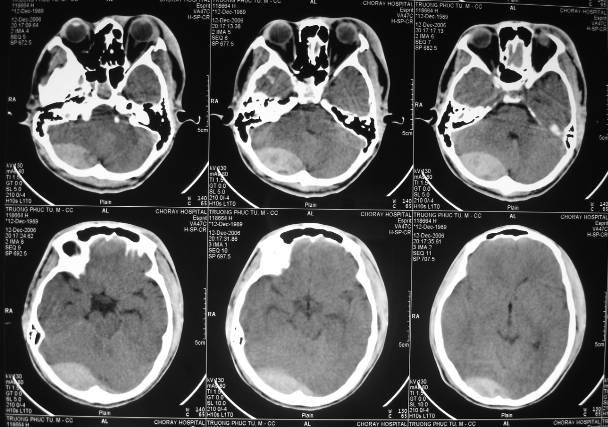
Dập não xuất huyết vùng thùy trán 2 bên ( bên phải > bên trái )
Dập não trán thái dương bên phải và trán bên trái
3.2. Máu tụ trong sọ :
Chảy máu trong sọ có thể xảy ra bên ngoài hoặc bên trong màng cứng. Máu tụ bên trong màng cứng thường xuất hiện hỗn hợp cả hai dưới màng cứng và trong não. Tùy theo mức độ tổn thương có thể ở dưới màng cứng với luợng máụ ít, còn bên trong não lượng máu tụ nhiều hoặc ngược lại. Tổn thương não là nguyên nhân trực tiếp hoặc gián tiếp dẫn đến tụt não thùy thái dương hoặc tụt hạnh nhân tiểu não.
Tần xuất máu tụ chiếm tỉ lệ khác nhau như sau :
+ Máu tụ ngoài màng cứng : 27%
+ Dưới màng cứng :
- Dưới màng cứng đơn thuần : 26%
- Trong não có hoặc không kèm dưới màng cứng : 38%
- Ngoài màng cứng kết hợp dưới màng cứng : 8%
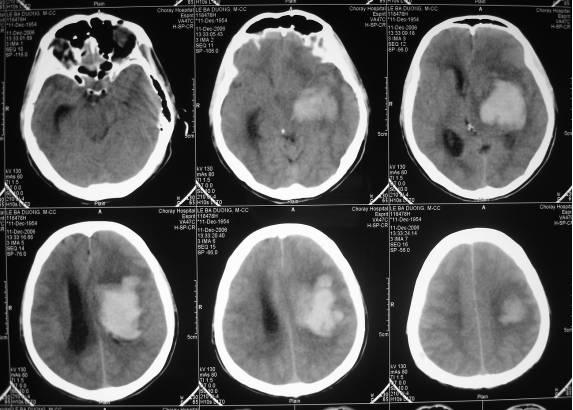
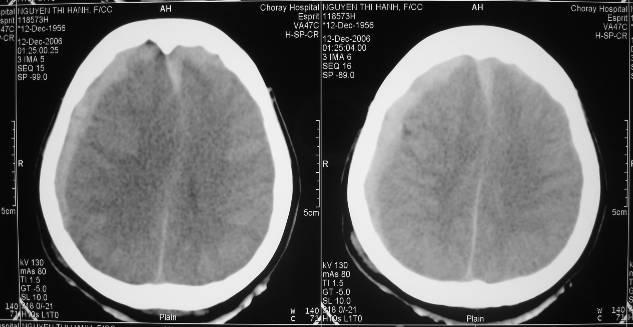
3.3. Máu tụ trong não :
Máu tụ trong não đôi khi có kèm theo máu tụ dưới màng cứng và tổn thương dập nát thùy não. Khu vực bị tổn thương thường gặp nhất là thùy trán và thùy thái dương có liên quan đến chảy máu vào trong nhu mô não.
Thùy não dập nát là một thuật ngữ mô tả máu tụ trong não phối hợp với mô não hoại tử rồi vỡ vào khoang dưới màng cứng để tạo thành một lớp máu tụ dưới màng cứng
Các triệu chứng lâm sàng tuỳ thuộc vào khối máu tụ trong thuỳ não, nói chung máu tụ trong não phần lớn không có khoảng tỉnh và thường mê ngay sau chấn thương. CT Scan phải được thực hiện ngay khi nhập viện để tầm soát tất cả những thương tổn bên trong hộp sọ. Đa số các trường hợp máu tụ trong não xảy ra ngay sau chấn thương đầu, đôi khi cũng có thể hình thành khối máu tụ chậm từ vài giờ đến 3 tuần sau chấn thương. Máu tụ trong não xuất hiện thường nhất là trong tuần lễ đầu. Theo kinh nghiệm riêng của chúng tôi, máu tụ trong não thường xảy ra trong 72 giờ đầu sau chấn thương sọ não. Với 25% CT Scan đầu tiên là bình thường và trên 50% có xuất huyết trong não ngay từ CT Scan đầu tiên và CT Scan cần phải được chụp lại vào ngày thứ hai, thứ ba hoặc sớm hơn nhưng điều nầy cũng phải tuỳ thuộc vào lâm sàng, nếu tình trạng trí giác không cải thiện CT Scan phải được khuyến cáo chụp lại để tầm soát những thương tổn khác hoăc thương tổn cũ đã phát triển thêm, đôi khi phù não gia tăng đơn thuần. Nói chung, phẫu thuật giải ép thường được khuyến cáo trong loại thương tổn nầy.
Máu tụ trong não vùng thái dương đính bên trái
Máu tụ trong não vùng thái dương bên trái
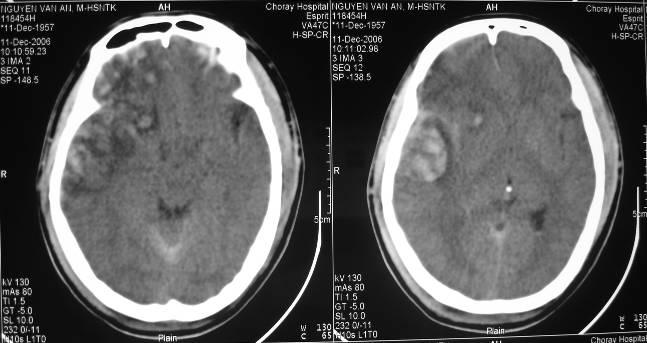
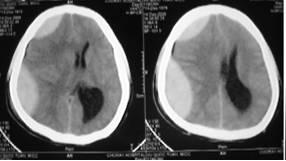
3.4. Máu tụ dưới màng cứng :
Trong đa số bệnh nhân khi bị va chạm trực tiếp vào đầu có thể làm rách tĩnh mạch bắt cầu (bridging veins) đổ vào xoang tĩnh mạch ngay trên bề mặt vỏ não tạo ra máu tụ dưới màng cứng, không có tổn thương dập vỏ não hoặc rách vỏ não kèm theo. Trong trường hợp nầy đôi khi có khoảng tỉnh giống như máu tụ ngoài màng cứng. Để chẩn đoán chính xác cần phải chụp CT Scan. Đa số các trường hợp máu tụ dưới màng cứng thường đi kèm dập não hoặc rách vỏ não gây phù não khu trú hoặc lan rộng và mê ngay sau chấn thương.
Máu tụ dưới màng cứng được xếp thành ba thời kỳ: cấp, bán cấp và mãn tính. Nếu dựa vào thời gian nhiều tác giả đã thống nhất phân loại : Trước 72 giờ là cấp tính; Từ giờ thứ 72 đến tuần lễ thứ ba là bán cấp và sau 3 tuần lễ được xếp loại mãn tính. Bảng phân loại máu tụ dưới màng cứng theo thời gian nhằm đánh giá tiên lượng của bệnh nhân. Đối với máu tụ dưới màng cứng bán cấp và mãn tính có tỉ lệ sống cao và tiên lượng tốt hơn; Còn máu tụ dưới màng cứng cấp tính tỉ lệ tử vong từ 30 đến 90%, do máu tụ dưới màng cứng thường kèm theo dập và phù não có ảnh hưởng nhiều đến thân não và thường dễ dẫn đến tụt não
Máu tụ dưới màng cứng mãn tính bên phải
Máu tụ dưới màng cứng cấp tính bên phải
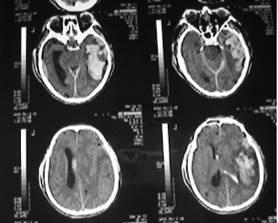
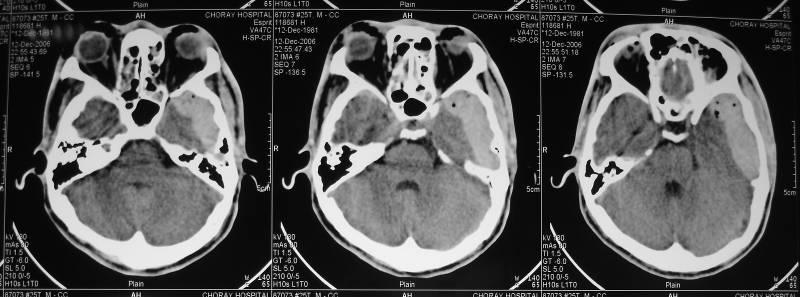
3.5. Máu tụ ngoài màng cứng :
Vỡ xương sọ thường gây ra máu tụ ngoài màng cứng do xé rách nhánh nhỏ của động mạch màng não giữa. Vị trí của máu tụ thường xảy ra vùng thái dương, thái dương-đỉnh hoặc vùng trán. Đôi khi máu tụ ngoài màng cứng có thể do tổn thương xoang tĩnh mạch dọc trên và xoang ngang. Khối máu tụ ngoài màng cứng được tạo thành một khối máu tụ hình thấu kính trên CT Scan với đậm độ cao trong đa số các trường hợp. Một nguồn chảy máu khác từ các mạch máu trong xương xốp nằm giữa hai bản xương sọ do đường nứt sau chấn thương cũng có thể gây máu tụ ngoài màng cứng. Đối với máu tụ ngoài màng cứng mà nguồn chảy máu từ xương xốp, đa số tạo thành một khối lượng máu tụ ở mức độ từ 30 đến 60ml, trong những trường hợp nầy mô não bị chèn ép chậm theo thời gian, do đó khoảng tỉnh có thể kéo dài. Đối với những trường hợp nguồn chảy máu từ nhánh động mạch màng não giữa hoặc từ xoang tĩnh mạch thường khối máu tụ lớn nhanh, não không kịp thời gian để bù trừ, do đó, khoảng tỉnh rất ngắn, đôi khi không kịp thời gian để can thiệp phẫu thuật. Loại máu tụ nầy xảy ra ở người lớn nhiều hơn ở trẻ em do :
-Thứ nhất, ở người lớn màng cứng dính chặt vào bản trong xương sọ, nên màng cứng thường không bị trượt khi xương sọ bị nứt, do đó dễ làm rách nhánh nhỏ của động mạch màng não giữa
-Thứ hai, màng cứng ở trẻ em chưa dính chặt vào bản trong xương sọ, cho nên khi xương sọ bị nứt màng cứng có thể tách ra và trượt dễ dàng nên ít khi bị xé rách các nhánh của động mạch màng não giữa.
Như vậy, máu tụ ngoài màng cứng ở trẻ em và người già ít hơn ở lứa tuổi còn trẻ và trung niên. Ở trên lều, máu tụ ngoài màng cứng ít hơn so với máu tụ dưới màng cứng; Ngược lại, dưới lều máu tụ ngoài màng cứng thì gặp nhiều hơn máu tụ dưới màng cứng. Máu tụ ngoài màng cứng hố sau nguồn chảy máu phần lớn từ các tĩnh mạch, vì ở hố sau tĩnh mạch màng cứng nhiều hơn là động mạch màng cứng. Ở hố sau có ba động mạch màng não quan trọng, động mạch màng não sau và trước, nhánh của động mạch cột sống xuất phát tại lỗ chẩm, nhánh màng não của động mạch chẩm. Máu tụ ngoài màng cứng hố sau xảy ra ít hơn trên lều là nhờ vào thành dày của xương chẩm và mô mềm dày vùng cổ nên lực va chạm cũng bị giảm nhẹ; Vả lại, khi động mạch bị tổn thương thường phải có một lực va chạm mạnh, cho nên, đa số máu tụ ngoài màng cứng hố sau thường do tổn thương tĩnh mạch.
Đối với máu tụ ngoài màng cứng hố sau cần phải được can thiệp phẫu thuật kịp thời do tắc nghẽn lưu thông dịch não tuỷ làm tăng áp lực trong sọ sớm dễ dẫn đến thoát vị hạnh nhân tiểu não. Đau đầu vùng chẩm và dưới chẩm là dấu hiệu thường gặp của máu tụ hố sau. Đau đầu càng lúc càng tăng, đau khó chịu và các thuốc giảm đau hầu như không hiệu quả. Nếu dùng ngón tay gõ nhẹ vào dưới chẩm gây đau dữ dội. Nếu máu tụ hố sau xảy ra ở trẻ em, thường kích thích đau đầu quá mạnh làm cho các em không thể chịu nổi và phải la hét dữ dội.
Máu tụ ngoài màng cứng ở trán và đính bên phải
Máu tụ ngoài màng cứng thái dương bên trái
Máu tụ ngoài màng cứng hố sau và trên lều bên phải
3.6. Tụt hạnh nhân tiểu não và tụt não thùy thái dương :
Khi có tổn thương mô não do chấn thương sẽ dẫn đến dập và phù não làm di lệch đường giữa. Ngay các máu tụ trên lều cũng gây ra di lệch đường giữa dẫn đến áp lực trong sọ tăng, ảnh hưởng đến tụt não thùy thái dương qua khe lều bên, chèn ép thân não và tổn thương thân não. Nếu phù não hai bán cầu đại não làm tụt não qua khe lều trung tâm.
Khi tụt hạnh nhân tiểu não vào lỗ chẩm gây chèn ép thân não thấp gây ngừng thở rồi ngừng tim trong một thời gian sau
3.7. Nhiễm trùng :
Rách màng não là một con đường thuận lợi có thể gây ra nhiễm trùng rất cao. Điều này có thể xảy ra chậm sau chấn thương sọ não. Viêm màng não có thể phát triển chậm sau nhiều tháng, nhiều năm.
3.8 Vỡ nền sọ :
Vỡ sàn sọ có liên quan đến chảy dịch não tuỷ ra mũi do vỡ thành sau xoang trán hoặc thông thường hơn là vỡ mảnh sàn cũng có liên quan đến mảng dạng sàn và các tế bào xương sàn kế cận; Còn vỡ xương đá cũng gây ra chảy dịch não tuỷ ra tai qua vòi Eustach. Vỡ sàn sọ trước và sàn sọ giữa thường gặp trong chấn thương sọ não, khi đề cập đến vỡ sàn sọ giữa thường có liên quan đến vỡ xương đá. Vỡ xương đá cũng gặp trong trường hợp vỡ theo chiều dọc hoặc vỡ ngang của xương đá, vỡ ngang xương đá thường ảnh hưởng đến dây thần kinh số VIII làm ù tai kéo dài, thậm chí điếc hoàn toàn tai bị tổn thương. Vỡ xương đá đôi khi ảnh hưởng đến liệt dây thần kinh số VII ngoại biên; Đa số các trường hợp liệt dây thần kinh số VII do chấn thương thường khả năng hồi phục cao. Nếu liệt dây thần kinh số VII ngay sau chấn thương thì khả năng hồi phục chậm hoặc có một số ít trường hợp không hồi phục hoặc hồi phục không hoàn toàn. Nếu liệt dây thần kinh VII xuất hiện một vài ngày sau chấn thương, thường do khối máu tụ chèn ép hoặc do phù nề dây VII, thường có khả năng hồi phục hoàn toàn. Đa số các trường hợp vỡ sàn sọ giữa có chảy dịch não tủy ra tai thường tỉ lệ ngừng chảy tự nhiên chiếm trên 80%
Vỡ xương đá về lâm sàng rất quan trọng thường có liên quan đến chấn thương sọ mặt. Xương đá có thể bị tổn thương bởi một lực truyền từ lồi cầu xương hàm dưới hoặc vỡ xương nầy lan đến chẩm hoặc xương thái dương. Xương đá là một cấu trúc đặc với một lực va chạm mạnh đôi khi cũng không làm vỡ xương đá. Đa số vỡ xương đá là loại vỡ theo chiều dọc song song với bờ xương đá. CT Scan đầu cho thấy rõ đường vỡ. Máu được thấy trong ống tai giữa và tế bào xương chũm.
Trong một số nhỏ trường hợp vỡ xương đá có đường vỡ ngang, đi qua trục dọc bờ xương đá. Vỡ nầy hầu như có liên quan đến mất thính lực hoặc chóng mặt do tổn thương ốc tai, tiền đình hoặc các ống bán khuyên và ống tai trong. Thính lực cũng có thể bị tổn thương do vỡ toác cửa sổ tròn hoặc cửa sổ bầu dục. Dây thần kinh mặt trong trường hợp nầy cũng có thể bị tổn thương. Vỡ xương đá thường có liên quan đến chảy dịch não tủy ra tai; nếu chảy dịch não tủy ra mũi là do dịch não tủy chảy dọc theo vòi Eutache vào trong xoang mũi. Trong trường hợp có tổn thương hố hầu có thể xuất hiện huyết khối tĩnh mạch hầu.
CT Scan có thể chẩn đoán được vỡ xương nhờ cắt lát mỏng theo chiều dọc và ngang
Vỡ sàn sọ trước thường đường vỡ xương đi qua mảnh sàn làm tổn thương dây thần kinh khứu giác (dây I). Đa số tổn thương dây I ít có khả năng hồi phục và hầu như để lại di chứng mất mùi vĩnh viễn. Vỡ sàn sọ trước đôi khi chảy dịch não tủy qua một hoặc hai lỗ mũi, với trên 50% dịch não tủy ngưng chảy tự nhiên từ một đến hai tuần lễ sau chấn thương. Nếu sau 3 tuần lễ dịch não tủy không ngừng chảy, nguy cơ viêm màng não có thể xảy ra, can thiệp phẫu thuật để bít lỗ dò qua màng não phải được thực hiện sớm.
Nếu vỡ sàn sọ kèm gãy xương hàm trên kiểu Lefort II hoặc gãy Lefort III, phần lớn các loại gãy nầy làm tổn thương các nhánh động mạch của hệ cảnh ngoài, nhất là động mạch hàm trong và động mạch mặt, dễ gây mất máu và đôi khi dẫn tới sốc. Vì vậy, khi một lượng máu lớn tràn vào họng dễ gây tắc nghẽn đường hô hấp trên làm cho bệnh nhân ngưng thở. Đây là một khuyến cáo bắt buộc phải đặt nội khí quản hoặc mở khí quản để đảm bảo đường hô hấp trên luôn được thông suốt và như vậy, máu, nước dãi không có khả năng trào ngược vào đường hô hấp trên
Trong những trường hợp có chỉ định mổ máu tụ trong sọ kèm gãy Lefort II hoặc III, nên mở khí quản trước khi mổ hoặc sau khi mổ được theo dõi tại hậu phẫu hoặc phòng hồi sức được an toàn hơn.
3.9 Vỡ lún sọ :
Vỡ lún sọ được định nghĩa khi bản ngoài xương sọ nằm dưới bản trong so với xương sọ bình thường chung quanh. Thông thường các vỡ lún sọ không được đánh giá đầy đủ trên các phim X quang sọ thường qui; Trong trường hợp ngay trên vùng đầu có nghi ngờ một vỡ lún sọ, nên thực hiện một X quang sọ tiếp tuyến tại vùng đó.
Lún sọ sau chấn thương sọ não, đôi khi vùng lân cận của lún sọ bị rách da đầu hoặc không. Một lún sọ kín đôi khi kèm theo vỡ các xương vùng mặt, trong trường vỡ lún sọ kín hoặc vỡ hỗn hợp, màng cứng nằm ngay dưới xương vỡ vẫn còn nguyên vẹn, đôi khi có dập nhẹ hoặc rách màng cứng tại vùng nầy.
Vỡ lún sọ thường gặp vùng trán và vùng đính, đây là hai khu vực nhô ra của hộp sọ nên khi rơi tự do thường dễ bị va chạm trước. Vùng trán là một vùng ít bị ảnh hưởng đến chức năng. Đôi khi vỡ lún sọ không vượt qua bản trong của xương sọ không cần thiết phải can thiệp ngoại khoa. Nếu vỡ lún sọ vùng nầy mà bên dưới có dập và phù não, đôi khi có biểu hiện rối loạn tâm thần kiểu của thuỳ trán, can thiệp ngoại khoa sớm là cần thiết
Đối với trường hợp vỡ lún sọ vùng trán – đính thường xuất hiện các dấu hiệu lâm sàng như liệt hoặc yếu nửa người đối bên, đôi khi nặng hơn có một vài biểu hiện của nói khó (dysarthria) thậm chí không nói được (aphasia). Vì đây là một vùng có chức năng quan trọng, vùng trước rãnh trung tâm, một vùng vận động vỏ não (hồi trán lên), liệt ở vùng nầy thường liệt không đồng đều. Vì vậy, chẩn đoán có giá trị cao nhất là CT Scan sọ não có mở cửa sổ xương để khảo sát đầy đủ các chi tiết của xương sọ mà không cần bơm thuốc cản quang. Trong những trường hợp nầy cần phải được phẫu thuật sớm để loại bỏ xương sọ đè ép mô não hoặc tạo hình lại xương sọ bằng Methyl methacrylate (xi măng xương) hoặc bằng Titanium mesh, đôi khi có thể tạo hình bằng xương mào chậu, xương mác hoặc xương sườn (autograft) nếu tình trạng vết thương sạch. Trong trường hợp nếu bể lún sọ kín, vết thương sạch, sau giải phóng chèn ép có thể đặt lại xương sọ vỡ vào vị trí cũ.
Vỡ lún sọ, theo quan niệm xương sọ lún chèn ép vỏ não, vùng vỏ não bị chèn ép sẽ tạo thành mô xơ, chính đây là nguồn gốc gây ra động kinh. Nhưng theo một số các tác giả cho rằng tỉ lệ động kinh ở những trường hợp mổ và không mổ vẫn như nhau. Do dó, quan điểm nầy vẫn còn nhiều bàn cãi. Nhưng nếu có những dấu chứng về thần kinh do lún sọ gây ra bắt buộc phải can thiệp ngoại khoa.
Vỡ lún sọ trán-đính bên trái
4. Tổn thương lan tỏa :
4.1. Tổn thương sợi trục lan tỏa :
Với một lực mạnh tác động vào đầu có thể gây ra tổn thương cơ học đến sợi trục ngay. Rồi 48 giờ sau, mức độ tổn thương thêm xảy ra do phóng thích dẫn truyền độc tố kích thích thần kinh làm tích tụ quá mức Ca2+ trong tế bào và làm bùng nổ hệ thống phospholipid.
Nếu quan sát não qua mắt trần coi như hoàn toàn bình thường và trong một số bệnh nhân được cắt não qua giải phẫu bệnh cho thấy có biểu hiện xuất huyết nhỏ ở thể chai hoặc cuống tiểu não trên.
Những biểu hiện vi thể của sợi trục tùy thuộc vào mức độ nặng hoặc tổn thương kéo dài sự sống.
4.2. Phù não :
Điều này có thể xuất hiện tổn thương khu trú hoặc không. Phù não có thể do xung huyết hoặc do gia tăng quá mức dịch trong và ngoài tế bào. Nhưng cơ chế chính xác chưa được biết rõ.
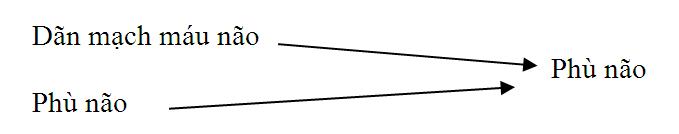
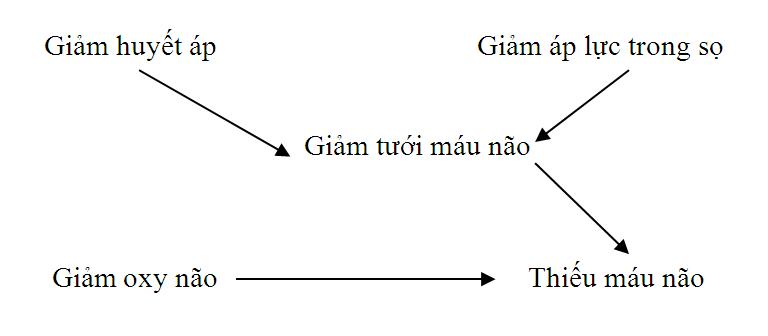
4.3. Thiếu máu não :
Thiếu máu não cũng thường xảy ra sau chấn thương đầu nặng và cũng gây ra hoặc thiếu oxy não hoặc làm suy giảm áp lực tưới máu não (CPP). Sau chấn thương sọ não, cơ chế tự điều hòa ở não thường bị ảnh hưởng làm huyết áp giảm dần, dẫn đến hậu quả nặng nề hơn. Khi tích tụ quá nhiều góc tự do và dư thừa glutamate có thể làm tổn thương tế bào thần kinh.
4.4. Chấn động não:
Chấn động não được định nghĩa như là một hội chứng lâm sàng biểu hiện tổn thương chức năng thần kinh ngay sau chấn thương như làm thay đổi trí giác, rối loạn thị lực, cảm giác và vận động do lực tác động vào đầu
Mô tả kinh điển của chấn động não về cơ bản là một hội chứng có khả năng hồi phục mà không tìm thấy tổn thương bệnh học như Ommaya và Gennarelli (1974) mô tả như một chia độ bao quát của chấn động não, nếu tình trạng càng nặng hơn thường có liên quan đến sự bất thường cấu trúc trong não. Trong trường hợp chấn động não nhẹ, thường bệnh nhân vẫn tỉnh táo nhưng đôi khi có một vài biểu hiện rối loạn chức năng tạm thời
Chấn động não được chia làm bốn độ để dễ dàng theo dõi và điều trị:
- Độ 1 : Đây là một thể nhẹ nhất chỉ biểu hiện lú lẫn và mất định hướng thoáng qua mà không có liên quan đến mất trí nhớ
- Độ 2 : Trường hợp nầy có lú lẫn ngay lúc đầu kèm theo mất trí nhớ sau 5 tới 10 phút. Loại thương tổn nầy thường gặp trong chấn thương thể thao, các cầu thủ, nếu khám ngay sau chấn thương thì các cầu thủ nầy sẽ nhớ lại ngay trước chấn thương, nhưng 4 hoặc 10 phút sau họ không còn nhớ nữa
- Độ 3 : Lú lẫn và mất trí nhớ xuất hiện cùng lúc dù bệnh nhân vẫn tỉnh táo. Dù mất trí nhớ sau chấn thương nhưng cũng không nhớ lại sư việc xảy ra trước chấn thương. Có lẽ do cơ chế lực tăng tốc và giảm tốc đột ngột làm tổn thương bán cầu đại não hơn là thân não
- Độ 4 : Trường hợp nầy mất trí giác sau chấn thương kèm theo một vài mức độ mất trí nhớ trước và sau chấn thương. Mất trí nhớ sau chấn thương có thể ngắn hay dài tùy theo mức độ nặng hay nhẹ của tổn thương. Vì chấn động não có thể ảnh hưởng lên toàn cơ thể như nhịp tim chậm, tăng huyết áp, ngưng thở, dãn đồng tử hoặc nhão cơ do thay đổi trí giác
Đối với bệnh nhân bị chấn động não ít có liên quan đến bệnh học thần kinh. Di chứng sau chấn động não thường có những triệu chứng chủ quan như tinh thần không tập trung, mệt mỏi, tăng thính lực, chóng mặt và thường cá tính thay đổi một cách tế nhị sau chấn thương đầu nhẹ.
Những biểu hiện trên CT Scan và MRI não ít xảy ra đối với chấn động não và đa số là bình thường. Trong trường hợp độ 4, đôi khi có thể tìm thấy một vài chấm xuất huyết nhỏ trên CT Scan hoặc MRI não qua những lát cắt mỏng
Một số nguyên tắc điều trị nội khoa:
- Dùng các loại thuốc giảm đau đầu như Paracetamol…
- Nằm nghĩ trong tuần lễ đầu sau chấn động não
- Cần đánh giá lại ở não bằng CT Scan không bơm thuốc cản quang để tìm những thương tổn nhỏ xuất hiện muộn
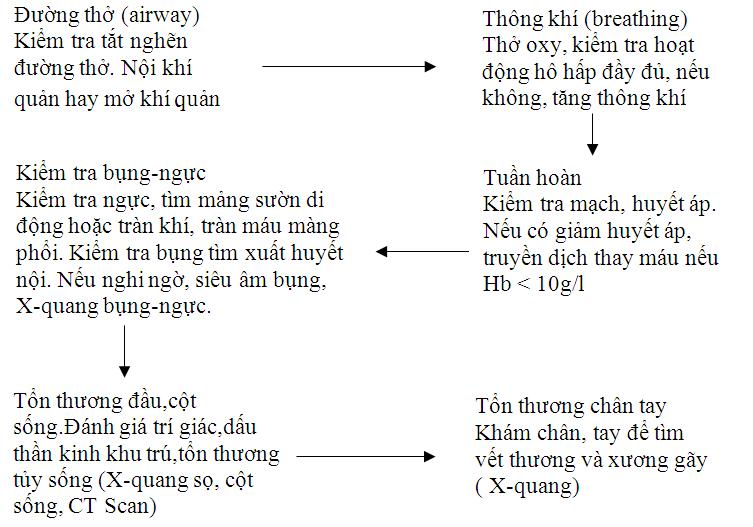
Một số thứ tự ưu tiên trong khám xét và cấp cứu đa chấn thương :
Bệnh nhân khi nhập viện với một đa chấn thương trong tình trạng hôn mê, đòi hỏi phải cấp cứu khẩn cấp, người thầy thuốc phải biết thứ tự ưu tiên trong việc đánh giá và chăm sóc.
5. Cấp cứu và chăm sóc ngay khi nhập viện :
5.1. Kế hoạch chăm sóc :
Khám xét toàn diện
Cứu chữa khẩn cấp và ưu tiên đường thở
Khám xét, đánh giá lại thương tổn qua lâm sàng, cận lâm sàng
Xác định chẩn đoán
Chọn lựa phương pháp điều trị
5.2. Ưu tiên cấp cứu :
- Cố định cột sống cổ ngay từ đầu cho đến khi có kết quả X-quang cột sống cổ
- Làm thông đường thở: hút dịch trong miệng và hút qua mũi
- Nếu cần đặt nội khí quản hoặc mở khí quản khi có vỡ xương hàm trên hoặc hàm dưới
- Bảo đảm thông khí và nhịp thở :
- Thông khí đủ
- Thông khí hổ trợ nếu có đặt nội khí quản
- Oxy hổ trợ ban đầu
- Kiểm soát chảy máu, bảo đảm tuần hoàn (huyết áp tâm thu > 9)
- Điều trị sốc tích cực để cải thiện tưới máu não (huyết áp tâm thu > 9)
- Chặn đứng nguồn chảy máu bên ngoài nếu có
- Đánh giá các dấu thần kinh nhanh như: sự tỉnh táo, giọng nói, đau, đáp ứng chính xác hay không.
Tất cả các biện pháp khám xét ban đầu và cứu chữa bệnh nhân phải thực hiện song song.
5.3. Chỉ định chụp X-quang sọ :
Tất cả các chấn thương đầu phải được chụp X-quang sọ, nhằm đánh giá các thương tổn của xuơng sọ :
- Bề xương sọ và lún sọ
- Đường nứt sọ
- Rạn khớp sọ
- Vỡ sàn sọ trước và giữa
- Các vật lạ trong sọ như đất, cát, kim khí, các mảnh gỗ…
- Các nốt vôi trong sọ
- Hình dạng bất thường của hố yên
- Khí trong sọ
Trong trường hợp chỉ định chụp CT Scan đầu ngay khi vào viện thì không cần thiết phải chụp X-quang sọ vì khi chụp CT Scan đầu thường có mở cửa sổ xương để khảo sát đầy đủ tổn thương xương sọ.
5.4. Nguyên tắc chỉ định chụp CT Scan đầu trong chấn thương sọ não :
- GCS < 13 điểm
- Dấu thần kinh như yếu, liệt ½ người, lác mắt.
- Chóng mặt, lú lẫn (GCS 13-14 kéo dài > 2 giờ)
- Đau đầu kéo dài và ói
- Động kinh
- Vỡ xương sọ : đã rõ hoặc nghi ngờ
- Vết thương có trào mô não ra ngoài hộp sọ
- Có tổn thương bất cứ dây sọ
- Vỡ sàn sọ : chảy dịch não tủy ra mũi và tai
- Đánh giá sau mổ
5.5. Tiêu chuẩn nhập viện của chấn thương đầu :
- Lú lẫn hoặc giảm trí giác (GCS < 13 điểm)
- Đau đầu kéo dài và ói
- Không đánh giá được trên lâm sàng như có rượu, động kinh
- Vỡ xương sọ
- Vỡ sàn sọ
- Khí trong hộp sọ
- Có xuất huyết nhỏ (<20gr) bên trong hộp sọ
- Xuất huyết trong não thất
- Xuất huyết thân não
- Xáo trộn tâm thần
- Có bất thường trên CT Scan đầu
- Có xuất huyết khoang màng nhện
- Dập não khu trú và nhỏ
- Động Kinh
6. Điều trị :
Điều trị chấn thương sọ não nhằm đạt tới hai mục tiêu quan trọng:1) Điều chỉnh áp lực trong sọ ( ICP = IntraCranial Pressure ); 2) Điều chỉnh áp lực tưới máu não ( CPP = Cerebral Perfusion Pressure) Điều trị chấn thương sọ não nặng thường liên quan đến tăng áp lực trong sọ, một nguy cơ có thể dẫn đến tử vong. Như vậy phải áp dụng nhiều phương pháp làm cho đại não và tiểu não mềm mại, có nghĩa là làm cho áp lực trong sọ trở về giới hạn bình thường. Phương pháp hiệu quả nhất là loại bỏ khối máu tụ trong sọ hoặc dẫn lưu dịch não tuỷ hoặc mở rộng hộp sọ để giải áp. Điều quan trọng là phải duy trì áp lực trong sọ dưới 15mmHg (theo Marshall, 1980); còn theo tác giả Miller, 1981 cho rằng tỉ lệ tử vong cao khi áp lực trong sọ vượt quá 20mmHg. Điều quan trọng là phải cân bằng áp lực trong sọ và đảm bảo được áp lực tưới máu não luôn > 70mmHg cũng như phối hợp với nhiều phương pháp khác để bảo vệ bộ não. Thời gian vàng là một tiêu chuẩn cấp thiết không phải để cứu sống người bị chấn thương sọ não mà còn làm cho chất lượng sống luôn được tốt hơn.
Điều trị chấn thương sọ não:
1. Điều trị nội khoa:
- Giảm áp lực trong sọ
- Giữ thông số tưới máu não luôn bình thường ( > 70 mmHg )
- Gây ngủ bằng Barbiturate hoặc Propofol
- Dung dịch ưu trương: Mannitol 20%
- Liệu pháp hạ thân nhiệt
- Tăng thông khí
- Giữ ổn định huyết áp
2. Điều trị ngoại khoa:
- Mở rộng sọ giải p
- Loại bỏ máu tụ trong sọ nếu có chỉ định
- Dẫn lưu dịch não tủy ra ngoài
- Làm sạch vết thương sọ não
- Phẫu thuật lún sọ hở hoặc kín
Một số biện pháp làm giảm áp lực trong sọ:
6.1 Phẫu thuật loại bỏ khối máu tụ trong sọ:
Máu tụ trong sọ là một nguyên nhân gây tăng áp lực trong sọ, nếu lấy đi khối máu tụ bằng phương pháp ngoại khoa sẽ mang lại hiệu quả tốt nhất làm cho áp lực trong sọ giảm. Máu tụ thường xảy ra ngay sau chấn thương sọ não và sẽ được điều trị ngay ở thời điểm còn khả năng cứu chữa được, có khoảng 10% máu tụ trong sọ xuất hiện chậm.
6.2 Dẫn lưu dịch não tuỷ :
Đặt một ống dẫn lưu mềm bằng silicon vào trong não thất để làm giảm áp lực trong sọ là một biện pháp mang lại hiệu quả cao ngay sau đó. Ống dẫn lưu sẽ được mở mỗi 4 giờ để giữ áp lực trong sọ luôn < 20mmHg
6.3 Mở rộng sọ giải áp:
Mở rộng sọ giải áp thuỳ trán hai bên hoặc thái dương- trán- đính một bên hoặc hai bên tuỳ theo thương tổn đã được nhiều tác giả tán thành và áp dụng như là một biện pháp làm giảm áp lực trong sọ cho những trường hợp chấn thương sọ não nặng, gây tăng áp lực trong sọ không đáp ứng với điều trị nội khoa đơn thuần. Biện pháp nầy làm giảm áp lực trong sọ một cách nhanh chóng và có hiệu quả ngay sau khi giải áp
6.4 Liệu pháp thẩm thấu bằng dung dịch ưu trương (osmotherapy) :
Mannitol và dung dịch muối ưu trương chỉ được dùng trong trường hợp tăng áp lực trong sọ nặng với điều kiện huyết động học phải ổn định và thành phần nước trong cơ thể bình thường mà nồng độ thẩm thấu trong huyết tương < 320 mOsmol. Thật ra, không có một dấu chứng nào cho thấy rằng liệu pháp dung dịch ưu trương làm cải thiện kết quả hoặc có hiệu quả hơn trong phù nội bào hơn là phù ngoại bào
6.5 Gây ngủ bằng Barbiturate:
Barbiturate làm giảm chuyển hoá não và giảm áp lực trong sọ, thật ra, cũng chưa có một thử nghiệm lâm sàng nào chúng minh đầy đủ và rõ ràng lợi ích của barbiturate. Barbiturate có thể gây ra giảm huyết áp và giảm tuần hoàn não, khả năng gây ra tổn thương thứ phát nặng hơn ở những bệnh nhân giảm lượng máu đến não. Nếu sử dụng barbiturate kéo dài sẽ làm bệnh nhân tỉnh chậm và khả năng nhiễm trùng bệnh viện có thể xảy ra
6.6 Tăng thông khí (hyperventilation):
Sử dụng tăng thông khí thường qui và kéo dài ở những bệnh nhân chấn thương đầu làm cho kết quả xấu hơn nhũng bệnh nhân có CO2 máu bình thường. Điều nầy có lẽ do giảm đi dòng máu não dẫn tới thiếu máu não thứ phát. Sử dụng tăng thông khí cần phải dựa vào nguyên tắc điều trị và cũng không nên tăng thông khí một cách thường qui
6.7 Biện pháp hạ thân nhiệt (hypothermia)
Trong nhiều năm qua biện pháp hạ nhiệt được sử dụng để làm giảm chuyển hoá não và qua đó cũng làm giảm áp lực trong sọ. Biện pháp nầy luôn giữ nhiệt độ ở mức 30 – 33 độ C đi kèm với thông khí kéo dài và dễ gây nhiễm trùng bệnh viện. Biện pháp nầy hiện nay được xem là biện pháp không quan trọng đối với những trường hợp tăng áp lực trong sọ nặng và không được áp dụng phổ biến
6.8 Steroids:
Chưa có một chứng minh nào cho thấy rõ hiệu quả của steroids để làm giảm áp lực trong sọ, đôi khi còn làm gia tăng nguy cơ nhiễm trùng. Khuynh hướng chung hiện nay là không nên sử dụng steroids trong tổn thương não do chấn thương
7. Kết luận :
Cấp cứu chấn thương sọ não nặng cần quan tâm hàng đầu là phải nhanh chóng khai không đường thở. Cần phải đánh giá toàn diện tất cả các thương tổn để tránh bỏ sót làm ảnh hưởng đến việc cứu chữa bệnh nhân.Tất cả các bênh nhân khi không cần thiết nhập viện bắt buộc phải có giấy hướng dẫn của chuyên khoa để theo dõi tại nhà.