BỆNH TẾ BÀO THẦN KINH VẬN ĐỘNG
BỆNH TẾ BÀO THẦN KINH VẬN ĐỘNG
(MOTOR NEURON DISEASE)
Tế bào thần kinh vận động là gì ?
Tế bào thần kinh vận động, tiếng Anh gọi là neuron (đọc là nơ ron) vận động, là những tế bào của não và tủy sống. Bình thường các tế bào thần kinh vận động trên (nằm ở não) truyền tín hiệu đến các tế bào thần kinh vận động ở dưới (nằm ở thân não hoặc tủy sống), và sau đó các tế bào thần kinh vận động ở dưới truyền tiếp tín hiệu đến các cơ bắp trên khắp cơ thể, làm cho các cơ co bóp và cơ thể vận động được. Khi tế bào thần kinh vận động bị hỏng thì các cơ bắp cũng không hoạt động được, người bệnh sẽ bị khó khăn khi đi bộ, vận động , khó thở, nói khó và nuốt khó. Bệnh của tế bào thần kinh vận động thường được các bác sỹ gọi là “bệnh nơ ron vận động”.
Tổn thương tế bào thần kinh vận động gây ra các biểu hiện gì ?
Tổn thương tế bào thần kinh vận động trên làm cho các tế bào thần kinh vận động dưới không thể nhận được tín hiệu, gây ra tình trạng cứng cơ và phản xạ quá mức. Khi đó các cơ bị cứng, chuyển động bị chậm lại và khó khăn.
Khi tín hiệu từ các tế bào thần kinh vận động dưới đến cơ bị gián đoạn do tổn thương neuron vận động dưới, các cơ bị yếu đi và teo lại. Các cơ có thể có những co giật nhỏ tự phát, gọi là giật bó cơ, có thể nhìn thấy hoặc cảm thấy bên dưới bề mặt da, và sẽ thấy rất rõ khi làm siêu âm cơ.
Tùy theo vị trí của tổn thương, bệnh của tế bào thần kinh vận động có thể gây ra yếu cơ liệt của một tay hoặc chân và tiến triển lan dần ra. Bệnh nhân có thể bị nói khó, nuốt khó, teo lưỡi. Bệnh tiến triển nặng dần đến giai đoạn cuối thì bị liệt tứ chi, suy hô hấp và tử vong.
|
|
|
|
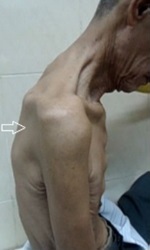
Yếu và teo cơ vùng vai (mũi tên) và cổ, bệnh nhân không giữ thẳng đầu lên được, teo cơ |
|
|
|
 |
|
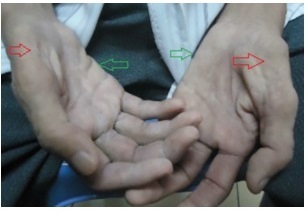
Yếu và teo cơ hai bàn tay (mũi tên) |
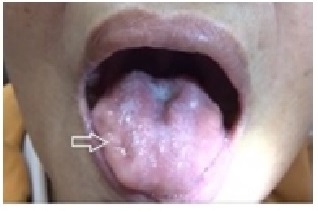
Yếu cơ vùng họng và teo cơ lưỡi, gây nói khan, nuốt khó và sặc |
Phân loại và các thể bệnh liên quan:
Bệnh neuron vận động, tức bệnh của tế bào thần kinh vận động, được chia thành 4 loại tùy thuộc vào kiểu ảnh hưởng của tế bào thần kinh vận động và bộ phận cơ thể nơi các triệu chứng đầu tiên xuất hiện.
- Bệnh xơ cứng cột bên teo cơ (viết tắt tiếng Anh là ALS): ALS là dạng phổ biến nhất chiếm khoảng 70% các trường hợp mắc bệnh nơ ron vận động, trong bệnh này thì cả nơ-ron vận động trên và dưới đều bị ảnh hưởng. Bệnh nhân bị yếu cơ chân tay và teo cơ, nhưng phản xạ (khi bác sỹ khám bệnh) tăng quá mức. Các cơ nói, nuốt và thở thường cũng bị ảnh hưởng về sau.
- Liệt hành tủy tiến triển (tên tiếng Anh là progressive bulbar palsy) chiếm khoảng 20% các trường hợp mắc bệnh neuron vận động. Trong bệnh này thì cả nơ-ron vận động trên và dưới đều bị ảnh hưởng, nhưng biểu hiện bệnh ở vùng họng và lưỡi. Ngay từ lúc khởi đầu, bệnh nhân đã bị khó nói (nói khàn) và khó nuốt và hay sặc. Dần dần cũng sẽ bị yếu và teo cơ ở chân tay và cơ hô hấp gây khó thở.
- Teo cơ tiến triển (viết tắt tiếng Anh là PMA) một dạng bệnh chiếm khoảng 5% các trường hợp mắc mắc bệnh neuron vận động. Trong bệnh này chỉ có các tế bào thần kinh vận động dưới bị ảnh hưởng. Bệnh tiến triển chậm hơn và thời gian sống kéo dài hơn đáng kể so với ALS và liệt hành tủy tiến triển. Biểu hiện cũng teo cơ và yếu cơ toàn thân, nhưng bác sỹ khám thấy mất phản xạ. Bệnh nhân bị sụt cân nhiều hơn. Khởi đầu bệnh có thể ở tay hoặc chân. Nhiều người về sau phát triển thành bệnh xơ cứng cột bên teo cơ (tức là ALS).
- Bệnh xơ cột bên nguyên phát (viết tắt tiếng Anh là PLS) là dạng hiếm gặp nhất, chiếm khoảng 3% các trường hợp mắc bệnh neuron vận động. Trong bệnh này chỉ có các tế bào thần kinh vận động trên bị ảnh hưởng. Bệnh nhân bị cứng cơ và tăng phản xạ quá mức, nhưng ít teo cơ. Tuy nhiên về sau bệnh cũng có thể phát triển thành bệnh ALS.
Một số thể bệnh neuron vận động khác:
- Bệnh Kennedy còn gọi là bệnh teo cơ tủy sống hành não là một rối loạn di truyền ảnh hưởng đến nam giới trưởng thành, biểu hiện bằng các rối loạn của các tế bào thần kinh vận động dưới liên kết với nhiễm sắc thể X. Bệnh do do tang số lần lặp lại của trinucleotide CAG trong gen thụ thể androgen. Số lần lặp lại càng nhiều thì khởi phát bệnh càng sớm hơn. Tỷ lệ mắc bệnh khoảng 3 trên 100.000 người và chỉ ở nam giới. Con gái của những người mắc bệnh có 50% khả năng sinh con trai mắc bệnh. Tuổi khởi bệnh thường bắt đầu từ 20 đến 40 tuổi. Bệnh tiến triển chậm, các triệu chứng ban đầu bao gồm run tay khi duỗi thẳng, chuột rút khi gắng sức và co giật cơ. Cuối cùng, bệnh nhân bị yếu tay và chân. Yếu cơ mặt và lưỡi có thể xảy ra sau đó trong quá trình rối loạn và thường dẫn đến khó nuốt. Một số người bị chứng vú to ở nam giới và số lượng tinh trùng thấp, vô sinh hoặc có thể bị tiểu đường. Hiện tại, vẫn chưa có cách chữa khỏi bệnh Kennedy. Các phương pháp điều trị giúp cải thiện chức năng và ngăn ngừa chấn thương gồm vật lý trị liệu và liệu pháp nghề nghiệp.
- Hội chứng sau bại liệt (post-polio syndrome, viết tắt PPS) thường xảy ra 15-40 năm sau khi mắc bệnh bại liệt, là bệnh do virus truyền nhiễm. Bệnh suy thoái của các tế bào thần kinh vận động trong nhiều năm dẫn đến yếu và rối loạn chức năng cơ. Bệnh này không lây nhiễm và chỉ những người đã từng mắc bệnh bại liệt mới có thể bị, nhưng nên nhớ không phải tất cả những người đã từng mắc bệnh bại liệt đều sẽ mắc PPS. PPS hiếm khi đe dọa đến tính mạng, nhưng các triệu chứng bao gồm yếu cơ, mệt mỏi, teo cơ và vẹo cột sống có thể ảnh hưởng đáng kể đến khả năng hoạt động độc lập của một người.
- Bệnh teo cơ tủy sống (spinal muscular atrophy, viết tắt SMA) là bệnh của nơ ron vận động dưới, di truyền lặn theo nhiễm sắc thể thường, đặc trưng bởi yếu cơ và teo cơ tăng dần. Nguyên nhân của bệnh là do đột biến của một gen gọi là gen SMN1. Bệnh được chia thành các thể (type), dựa trên tuổi khởi phát triệu chứng và mức độ nặng. Có thể tóm tắt 4 thể của bệnh SMA, với SMA1 khởi phát yếu cơ nặng ngay trong vòng 6 tháng sau sinh và không bao giờ tự ngồi được, SMA2 yếu cơ trước 18 tháng tuổi và có thể ngồi nhưng không bao giờ tự đi được, SMA3 bị yếu cơ tuổi thiếu niên và có thể tự đi được, cuối cùng là SMA4 là yếu cơ khởi phát ở người lớn.
Tiên lượng
Trước đây không có cách chữa khỏi hầu hết các bệnh nơ ron vận động, gần đây có các phương pháp điều trị mới đang nghiên cứu áp dụng. Triển vọng cho những người mắc bệnh khác nhau tùy thuộc vào loại và độ tuổi mà các triệu chứng của người đó khi bắt đầu. Một số bệnh, như bệnh PLS hoặc bệnh Kennedy, thường không gây tử vong và tiến triển chậm. Các triệu chứng ở những người mắc SMA loại III có thể ổn định trong thời gian dài. Một số dạng bệnh nơ ron vận động, chẳng hạn như dạng SMA type 1 sơ sinh thì nghiêm trọng và có thể gây tử vong. Theo một thống kê từ Hoa Kỳ, sau khởi phát, một nửa số bệnh nhân ALS sẽ tử vong trong vòng 30 tháng và đa số bệnh nhân không thể sống quá 5 năm (hình 8), nhưng 5-10% bệnh nhân ALS sống được tới 10 năm. Có những ngoại lệ, có bệnh nhân chỉ sống được vài tháng sau chẩn đoán, nhưng cũng có người sống sau nhiều chục năm, ví dụ nổi bật là trường hợp nhà vật lý vĩ đại Stephen William Hawking, chẩn đoán mắc ALS năm 21 tuổi, mất năm 76 tuổi, bệnh kéo dài tới 55 năm.
Các xét nghiệm nên làm khi nghi ngờ bệnh neuron vận động
Không có xét nghiệm cụ thể nào để chẩn đoán nơ ron trong hầu hết các trường hợp. Các triệu chứng biểu hiện rất khác nhau giữa các cá nhân và trong giai đoạn đầu dễ bị nhầm lẫn với các bệnh khác. Hiện nay cũng đã có các xét nghiệm di truyền cho các bệnh nơ ron vận động.
Xét nghiệm sau đây có thể giúp xác định bệnh khi nghi ngờ bệnh nơ ron vận động
- Điện cơ đồ (EMG) được sử dụng để chẩn đoán các rối loạn thần kinh vận động dưới, cũng như các rối loạn của cơ và dây thần kinh ngoại biên. Nó đánh giá hoạt động điện trong cơ khi vận động và khi nghỉ ngơi.
- Đo dẫn truyền thần kinh thường được thực hiện kết hợp với EMG, đo tốc độ của tín hiệu từ các dây thần kinh, biên độ và ước lương số lượng tế bào vận động bằng các điện cực nhỏ dán trên da
Các xét nghiệm bổ sung có thể bao gồm:
- Xét nghiệm máu, nước tiểu hoặc dịch não tủy có thể loại trừ các rối loạn khác có thể có triệu chứng tương tự như bệnh nơ ron vận động.
- Xét nghiệm gen có thể giúp xác định các gen liên quan như SOD1, gen C9orf72, …
- Siêu âm cơ có thể thấy giật bó cơ ở nhiều vị trí khác nhau kể cả ở các cơ chưa bị ảnh hưởng.
- MRI (chụp cộng hưởng từ) trong bệnh nơ ron vận động thường là bình thường, giúp loại trừ các bệnh khác có triệu chứng tương tự (ví dụ khối u não và tủy sống, tình trạng viêm, nhiễm trùng và các bất thường về mạch máu có thể dẫn đến đột quỵ, xơ cứng rải rác (Multiple Sclerosis), tổn thương não do chấn thương…). Nó thường được sử dụng để đánh giá tế bào thần kinh vận động trên.
- Sinh thiết cơ hoặc thần kinh có thể giúp chẩn đoán bệnh cơ hoặc thần kinh; tuy nhiên, đây là một thủ thuật xâm lấn và nhiều chuyên gia không tin rằng cần phải thực hiện thủ thuật này để chẩn đoán bệnh nơ ron vận động.
Cách điều trị như thế nào?
Các phương pháp điều trị giúp giảm triệu chứng và điều trị hỗ trợ có thể giúp người bệnh duy trì sự độc lập và chất lượng cuộc sống như vật lý trị liệu và nghề nghiệp, liệu pháp hô hấp, liệu pháp ngôn ngữ, …
Thuốc điều trị:
Một số loại thuốc đã được chấp thuận để điều trị bệnh nơ ron vận động, các thuốc này có thể làm chậm quá trình tiến triển của ALS và một số khác nhắm vào các đột biến gen trong SMA và các dạng di truyền của ALS. Những người mắc bệnh có thể được kê đơn thuốc giãn cơ để giảm độ cứng cơ và giúp giảm co thắt cơ. Giảm chảy nước dãi (nước bọt quá nhiều) cũng có thể được điều trị bằng chích botulinum toxin vào tuyến nước bọt hoặc uống các thuốc như amitriptyline, glycopyrrolate và atropine.
Vật lý trị liệu và phục hồi chức năng có thể giúp người bệnh cải thiện tư thế, ngăn ngừa tình trạng bất động khớp và làm chậm quá trình yếu cơ và teo cơ.
Có thể dùng các thiết bị hỗ trợ di chuyển và giao tiếp, nhằm duy trì khả năng độc lập vận động của bệnh nhân.
Chế độ ăn uống cân bằng cung cấp đủ chất dinh dưỡng để giúp người bệnh duy trì cân nặng và sức cơ. Ở giai đoạn sau của bệnh, những người không thể nhai hoặc nuốt có thể cần ống nuôi ăn, mở thông dạ dày ra da,
Giai đoạn muộn của bệnh, khi khó thở nhiều, có thể sử dụng máy thở hỗ trợ như thở máy không xâm lấn, thở máy qua mở khí quản.
Những thông tin mới nhất về điều trị bệnh nơ ron vận động.
Gần đây có các nghiên cứu về điều trị di truyền (gen) và thuốc.
Đối với ALS mặc dù nguyên nhân gây ra còn chưa rõ ràng nhưng qua một số nghiên cứu người ta biết rằng đột biến gen SOD1 hoặc gen C9orf72 có thể đóng vai trò là một yếu tố gây ra ALS, ngoài ra lượng gốc tự do quá mức, các loại oxy phản ứng (reactive oxygen species ROS) có thể dẫn đến tổn thương tế bào thần kinh do quá trình peroxit hóa các axit béo không bão hòa.
Trước đây các thuốc Riluzole, Rilutek được xem là thuốc dùng để kìm hãm sự tiến triển bệnh. Mới đây Edavarone (Radicava, Radicut) là một loại thuốc đã được cơ quản quản lý dược phầm Hoa Kỳ (FDA) chấp thuận năm 2017 nhằm ngăn sự tiến triển của ALS ở giái đoạn sớm, thông qua cơ chế bảo vệ tế bào và bảo vệ các dây thần kinh bằng cách làm giảm ROS
Tác dung phụ khi truyền Edavarone, khoảng 2% có thể gặp như bầm tím, rối loạn dáng đi, đau đầu, viêm da, bệnh chàm và các vấn đề hô hấp, lượng đường dư thừa trong nước tiều và nhiễm trùng nấm da.
Quy trình truyền thuốc Edavarone như sau:
Bệnh nhân được nhập viện và kiểm tra các xét nghiệm thường quy loại trừ các nguyên nhân khác như u não, tủy, lao, các nhiễm trùng hô hấp, ung thư, …làm điện cơ (đo dẫn truyền thần kinh, điện cơ kim, MUNE, MUNIX) và siêu âm cơ, đánh giá thang điểm ALS trước khi truyền.
Liều lượng: Ống Edavarone (Radicut) 30mg pha trong 100ml dung dịch NaCl 0,9% truyền trong 60 phút. Mỗi ngày truyền 60mg Edavarone, có thể chia thành 2 lần truyền sáng chiều mỗi lần 30mg hoặc truyền 1 lần 60mg tùy cơ địa bệnh nhân
Edaravone được chia thành 6 đợt truyền tĩnh mạch như sau:
- Đợt 1: truyền Edavarone 60 mg / ngày x 14 ngày, ngừng 14 ngày.
- Đợt 2: truyền Edavarone 60 mg / ngày x 10 ngày, ngừng 14 ngày.
- Đợt 3,4,5,6 tiếp theo, truyền Edavarone 60 mg / ngày x 10 ngày, ngừng 14 ngày.
Tài liệu tham khảo
- Motor Neuron Disease: Pathophysiology, Diagnosis, and Management, Laura A. Foster MD, Mohammad Kian Salajegheh MD, https://doi.org/10.1016/j.amjmed.2018.07.012
- Priorities of the NIH Amyotrophic Lateral Sclerosis (ALS) Strategic Planning Working Group January 17th, 2023.