ĐAU DÂY THẦN KINH SỐ V
PGS. TS. Võ Văn Nho
1. TỔNG QUAN
Có nhiều loại đau ở mặt khác nhau nhưng mô tả đầu tiên và đầy đủ nhất là đau dây thần kinh số V của John Locke. Đây là lần đầu tiên ông điều trị cho vợ một bá tước Northumberland và là một đại sứ Anh tại Pháp vào tháng 4 năm 1677.
Vào năm 1773, John Forthergill mô tả 14 trường hợp thường gặp và nhấn mạnh đến loại đau này xảy ra đột ngột và bất ngờ được gọi là đau dây thần kinh số V, thường gặp người lớn tuổi, nữ nhiều hơn nam. Từ năm 1773, đau này (tic douloreux) được công nhận như một thực thể lâm sàng.
Đau dây thần kinh số V là một loại đau rất đặc thù, trong cơn đau thường rất nặng, xảy ra đột ngột và thường kéo dài từ vài giây cho đến không quá một phút. Đau này thường là tự phát hoặc xuất phát từ một điểm đau như cò súng (trigger spot). Đau dây thần kinh số V thường xuất hiện một bên, cũng có một số rất hiếm xuất hiện đau dây V hai bên, chiếm 3-6 % trường hợp. Những trường hợp đau hai bên không phải xuất hiện cùng một lúc mà đau một bên trong một thời gian dài rồi sau đó mới xuất hiện phía đối bên.
Đau dây thần kinh V là một triệu chứng đặc thù (không phải là một bệnh). Trên 70% đau dây V trên 70 tuổi, đau dây V cũng được liên kết với những nguyên nhân và cơ chế sinh lý bệnh khác nhau.
Đa số các bệnh nhân đau dây thần kinh V khi khám lâm sàng là hoàn toàn bình thường. Tuy nhiên cũng có 1 số trường hợp đau ở ½ mặt liên quan đến 1 số bệnh lý vùng góc cầu – tiểu não như xơ cứng rải rác (multiple sclerosis), u màng não (meningiomas), u dây V (schwannomas), u nang thượng bì (epidermoid cyst)…
2. NGUYÊN NHÂN & BỆNH SINH
Đa số các trường hợp bệnh nhân được chẩn đoán nhầm ngay từ ban đầu do bệnh sâu răng hoặc những bệnh lý khác có liên quan đến răng và phần lớn các bệnh nhân này đã nhổ nhiều răng hàm trên hoặc hàm dưới cùng một phía với đau dây thần kinh V2 hoặc V3 rất đặc hiệu.
Với triệu chứng đau dây thần kinh số V đặc hiệu (ticdouloureux) đã được công nhận như là một nhiễm trùng âm ĩ do virus tại hạch Gasser hoặc các nhánh dây V ngoại biên. Ngoài vùng răng miệng thường nghĩ là có liên quan đến đau dây V, các khối u nằm ở vùng góc cầu – tiểu não và các vùng lân cận của góc cầu - tiểu não đôi khi cũng có liên quan đến đau dây thần kinh số V như: u màng não (meningioma), u nang thượng bì (epidermoid cyst), u tuyến yên (pituitary adenoma), u ác tính di căn (carcinoma), túi phình động mạch (aneurysm) có ảnh hưởng đến hạch Gasser hoặc 1 nhánh hoặc nhiều nhánh của dây V.
Có một vài điểm có liên quan đến vấn đề bệnh học giữa hạch Gasser và cầu não của đau dây thần kinh V. Chẳng hạn như sợi cảm giác của dây V có thể bị chèn ép hoặc bị vặn xoắn làm thay đổi hình thái của sàn sọ như bệnh lý Paget hoặc bởi những thương tổn lành tính tại vùng góc cầu – tiểu não (u màng não, u nang thượng bì, u dây VIII hoặc dị dạng động- tĩnh mạch). Chỉ có từ 5-8 % bệnh nhân đau dây V là do các u đã nêu trên. Phần lớn các u nang thượng bì vùng góc cầu- tiểu não thường có ảnh hưởng đến đau dây V, và sau khi loại bỏ u nang này, đau dây V sẽ cải thiện hoàn toàn.
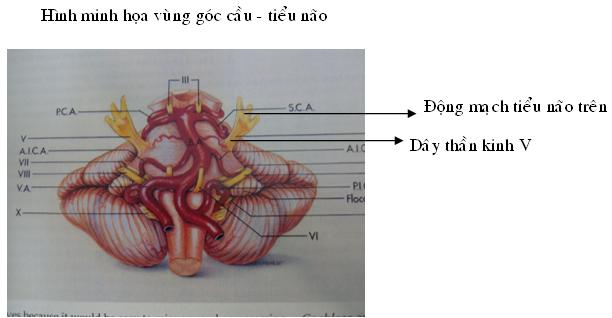
Khi khám phá bằng đường ngoại khoa vào góc cầu – tiểu não để điều trị đau dây thần kinh số V đặc hiệu thường bộc lộ rõ mạch máu tiếp xúc với dây V, đặc biệt rễ cảm giác đi vào cầu não, thường gặp nhất là động mạch tiểu não trên (superior cerebellar artery). Dandy đã tìm thấy mối liên quan động mạch tiếp cận dây V trong 45% của 215 trường hợp đã quan sát và điều này đã được công nhận mạch máu chèn ép dây V như là một nguyên nhân lớn của đau dây V. Gardner , Jannetta và các tác giả khác đã khẳng định thêm ý tưởng này và chính Jannetta đã sử dụng kính vi phẫu thuật đầu tiên vào thập niên 60 để bóc tách mạch máu ra khỏi đây V và đặt vào giữa một miếng cơ nhỏ để điều trị đau dây V (tic douloureux). Mạch máu tiếp xúc với dây V gây ra đau dây V được tìm thấy trong phẫu thuật và kết quả sau mổ không còn đau dây V nữa. Có khoảng dưới 10% không tìm thấy mạch máu tiếp xúc với dây V mặc dầu đau dây V rất đặc hiệu trên lâm sàng. Gardner đã đưa ra một cơ chế đau đột ngột do dây V bị mạch máu chèn ép. Ông công nhận rằng mạch máu chèn ép dây V gây ra thoái hóa myelin trong rễ cảm giác không thường xuyên tiếp xúc trực tiếp lên sợi trục dẫn đến sự chập mạch. Một tình cờ như vậy làm khó chịu và gây đau dây V đặc hiệu (tic douloureux).
Với nhiều năm kinh nghiệm về điều trị đau dây thần kinh V, nhiều bệnh nhân mô tả cơn đau dây V cũng như khám xét thần kinh cẩn thận, đồng thời theo dõi bệnh nhân sau mổ hoặc điều trị nội khoa để đưa ra những kết luận về đau dây V.
Như vậy, có ba kiểu đau chính cần phân biệt:
- Đau dây V vô căn hay còn gọi là cơn đau đặc hiệu của dây V (tic douloureux)
- Đau dây V triệu chứng
- Đau mặt nhưng không điển hình của của đau dây V
Có nhiều giả thuyết đề cập đến đau dây thần kinh số V nhưng giả thuyết có liên quan đến hình thành ổ động kinh gây ra cơn đau là một giả thuyết có sức thuyết phục cao. Đau dây thần kinh số V được xem như là một cơn động kinh cục bộ sau phóng điện. Về phương diện lâm sàng đau nầy có những đặc điểm như sau: cơn đau đột ngột, thời gian ngắn, cơ chế đau như cò súng (trigger pain) và tác dụng điều trị có hiệu quả của thuốc chống động kinh đối với đau dây V làm cho giả thuyết nầy dễ chấp nhận hơn. Nashold cũng đưa ra một trường hợp liên quan đến cơ chế động kinh của một bệnh nhân nữ bị một cơn đau ở mặt bên phải thật dữ dội. Cơn đau đột ngột tự phát có liên quan đến sự phóng điện từ một ổ động kinh vùng thân não thấp bên trái (tegmentum) bằng cách dùng điện cực kích thích sâu trong vùng đó nhưng không đốt điện trong vùng chỏm của trung não và hạ đồi. Những tế bào thần kinh của trung não dường như bị kích thích quá mức như tế bào thần kinh vỏ não và tạo thành sẹo giống như động kinh cục bộ kiểu Jackson. Điều nầy làm cho Nashold tin rằng cơn đau điển hình của dây V tạo ra từ một ổ động kinh có liện quan đến rối loạn của trung não.
Cho đến nay, nguyên nhân của đau dây V vẫn còn là điều bí ẩn
3. CHẨN ĐOÁN
Chẩn đoán đau dây V đặc hiệu dựa trên bệnh sử của đau. Bởi vì cũng cần phân biệt với triệu chứng đau khác ở mặt như : đau dây IX (glossopharyngeal neuralgia), đau dây thần kinh sau Herpes, hội chứng Reader, hội chứng Sluder, đau thần kinh thể gối, đau khớp thái dương hàm, đau đầu Cluster, đau thần kinh mặt sau chấn thương, đau do bệnh về răng, hốc mắt hoặc xoang.
Khám thực thể, Xquang sọ vùng hàm mặt và CT Scan sọ có thể đánh giá bước đầu về sự bất thường có liên quan đến đau của bệnh nhân, kết quả thường là bình thường, từ đó đưa ra biện pháp điều trị thích hợp.
Đối với những trường hợp nhiệt đông dây V tai hạch Gasser qua da bằng sóng radio hoặc giải áp vi mạch để điều trị đau dây V. Trước khi phẫu thuật, CT Scan hoặc cộng hưởng từ (MRI) phải được thực hiện như là một bắt buộc để khảo sát những mạch máu vùng góc cầu-tiểu não có liên quan đến chèn ép dây V hoặc những khối u có ảnh hưởng đến đau dây V như: u màng não, u nang thượng bì, u dây thần kinh VIII v.v.
4. ĐIỀU TRỊ:
4.1.Điều trị nội khoa:
Sử dụng thuốc chống co giật như Phenytoin (Dilantin, Di-hydan) và Carbamazepine (Tegretol). Carbamazepine là thuốc hàng đầu dùng điều trị để kiểm soát đau dây V.
Đối với bệnh nhân đau dây V thường khởi đầu điều trị bằng Carbamazepine hoặc Phenytoin với liều thấp sau đó tăng dần. Phenytoin là một loại thuốc rẻ tiền nhưng ít hiệu quả hơn Carbamazepine và tác dụng phụ cũng ít hơn so với Carbamazepine. Nếu sử dụng thuốc này có hiệu quả thì nên duy trì, nếu chưa đạt yêu cầu và có tác dụng phụ thì nên chọn loại thuốc khác, bởi vì nồng độ trong máu của thuốc này không tương quan với giảm đau. Chúng tôi đề nghị liều dùng của thuốc có thể tăng lên cho đến khi đạt đến mức giảm đau tốt nhất, nhưng theo Closer cũng khuyến cáo dùng liều cao cho đến khi có dấu hiệu ngộ độc. Theo ông ta nên dùng phối hợp cả hai loại thuốc nếu một loại không đủ giảm đau. Liều thông thường của Phenytoin là 300mg hoặc 400mg/ngày. Carbamazepine với liều khởi đầu là 100 mg hoặc 200mg/ngày sau đó tăng dần và liều tối đa có thể lên đến 1.200 mg hoặc 1.800 mg/ngày. Carbamazepine có thể gây tắc nghẽn mạch hoặc rối loạn chức năng gan. Vì vậy, khi bệnh nhân sử dụng thuốc này cần kiểm tra máu và chức năng gan định kỳ. Dù carbamazepine và Phenytoin có tác dụng giảm đau dây V ở thời kỳ đầu nhưng sau đó tác dụng giảm dần theo thời gian, đến lúc nào đó bệnh nhân cần phải phẫu thuật.
Baclofen, clonazepam và những loại thuốc khác ít có hiệu quả trong điều trị đau dây V. Nói chung, analgesic không có hiệu quả trong điệu trị đau dây V, không làm giảm cơn đau đột ngột mà cũng không gây ngủ gà và những tác dụng phụ khó chịu khác.
4.2 Điều trị ngoại khoa:
Hầu như trên 90% các bệnh nhân đau dây thần kinh số V thường khởi đầu điều trị nội khoa với 2 loại thuốc thông dụng duy nhất là Carbamazepine và Phenytoin trong một thời gian dài cho đến khi phải dùng liều cao hoặc không còn tác dụng với 2 loại trên thì người bệnh yêu cầu điều trị bằng phương pháp ngoại khoa.
Trong điều trị đau dây V bằng ngoại khoa có rất nhiều phương pháp nhưng có 2 nhóm phương pháp ngoại khoa gồm: nhóm phương pháp làm tổn thương dây V và nhóm không làm tổn thương dây V.
4.2.1 Nhóm phương pháp làm tổn thương dây V:
4.2.1.1 Phương pháp chích dọc theo đường đi dây V:
Trong 80 năm qua, nhiều tác giả sử dụng alcohol chích dọc theo đường đi dây V như dây thần kinh trên hốc mắt, dây thần kinh dưới hốc mắt, nhánh V2 hoặc nhánh V3. Nếu điều trị theo phương pháp này bệnh nhân có thể ngoại trú và phương pháp này có thể lặp lại nếu đau dây V tái phát. Với một kết quả nghiên cứu trên 1500 trường hợp từ 1912 đến 1952 mà thời gian giảm đau trung bình cho dây thần kinh trên hốc mắt là 8.5 tháng, cho dây thần kinh dưới hốc mắt là 12 tháng, nhánh V2 là 12 tháng, cho dây thần kinh V3 là 16 tháng. Bất lợi của phương pháp này là mất cảm giác tạm thời hoặc dị cảm.
4.2.1.2 Cắt dây thần kinh ngoại biên (Peripheral neurectomy):
Cắt hoặc đốt nhánh ngoại biên của dây thần kinh số V có lẽ tốt hơn chích alcohol. Khi cắt hoặc đốt, phẫu thuật viên thực hiện một cách chính xác hơn, hoàn hảo hơn và hiệu quả lâu dài hơn. Những nhánh thần kinh dễ dàng thực hiện là nhánh trên ổ mắt, nhánh trên ròng rọc, nhánh dưới ròng rọc, nhánh dưới ổ mắt và thần kinh cằm, thần kinh ổ răng dưới, thần kinh lưỡi. Grantham và Segerberg đã tổng kết nghiên cứu thời gian khỏi đau trung bình 33,2 tháng sau khi cắt thần kinh ổ mắt trên và ổ mắt dưới; Còn đối với Quinn là 26 tháng khi cắt dây thần kinh ổ mắt dưới, kết quả cắt dây thần kinh ổ răng dưới là 37 tháng, cắt dây thần kinh lưỡi là 38 tháng và cắt dây thần kinh cằm là 24 tháng. Thông thường khi cắt các dây thần kinh nêu trên chỉ cần gây tê tại chỗ và không cần nằm viện. Đôi khi một số ít trường hợp cần phải gây mê. Trong trường hợp chích alcohol vào nhánh ngoại biên dễ gây mất cảm giác và cuối cùng đau tái phát khi cảm giác phục hồi lại.
4.2.1.3 Cắt dây thần kinh số V sau hạch Gasser qua đường vào cực thái dương:
Qua đường cực thái dương nhiều tác giả như David Ferrier (1890) William Spiller (1898) và Lewillys Barker (1900) đã đề nghị phương pháp cắt rễ thần kinh V để điều trị đau dây V như là một phương pháp thường qui. Mãi đến năm 1901, Charler Frazier chọn lựa đường vào cực thái dương của Hartley –Krause để đến dây thần kinh số V và cắt dây thần kinh V sau hạch Gasser như là một phương pháp chọn lựa duy nhất có tỉ lệ tử vong và tỉ lệ rủi ro thấp nhất là 1-3 % và tỉ lệ thành công từ 95-99%, nhưng tỉ lệ tái phát cao từ 5-20 %; còn tỉ lệ rủi ro của phương pháp này cũng có ý nghĩa.
4.2.1.4. Cắt dây thần kinh V gần cầu não:
Walter Dandy là người thực hiện phương pháp cắt dây V gần cầu não qua đường vào cực thái dương để điều trị đau dây V. Với phương pháp nầy Dandy đã tách rễ cảm giác chính của dây V gần cầu não rồi cắt bán phần hoặc toàn phần rễ cảm giác đó. Điều rất ngạc nhiên của phương pháp nầy là không làm mất cảm giác giác mạc và cảm giác ở mặt sau mổ.
Vào thập niên 80, với 16 trường hợp được thưc hiện tại bệnh viện Chợ Rẫy bằng phương pháp nầy cho kết quả đáng khích lệ. Tất cả hết đau ngay sau mổ và kéo dài nhiều năm sau.
Khi kính vi phẫu thuật ra đời vào thâp niên 60 cùng với kỹ thuật gây mê hiện đại hơn thì phương pháp nầy an toàn hơn. Do đó, khi các phẫu thuật viên thần kinh bộc lộ rõ dây V tại cầu não đã tìm thấy một số bất thường khác như mạch máu chèn ép dây V hoặc dây V đã bị vặn xoắn do khối u.
4.2.1.5. Phương pháp mở thông dây V:
Phương pháp mở thông dây V trong điều trị đau dây V được Sjoqvist thực hiện từ năm 1937. Phương pháp nầy cũng làm giảm đau dây V nhưng bảo tồn được chức năng cảm giác và vận động của dây V. Tuy nhiên, nó không được áp dụng rộng rãi như một vài phương pháp khác.
4.2.1.6. Nhiệt đông dây V tại hạch Gasser qua da bằng sóng radio:
Trải qua một thời kỳ dài về điều trị đau dây V, các phương pháp khác nhau từ ngoài sọ cũng như những phương pháp đi vào bên trong hộp sọ nhằm điều trị đau dây V với những kết quả đạt được cũng khác nhau. Đối với các phương pháp đi vào bên trong hộp sọ qua da để đi tới hạch Gasser và các rễ sau hạch rồi bơm từng giọt alcohol, nước nóng, phenol v.v ...cũng đạt được kết quả đáng khích lệ.
Vào đầu năm 1930 Kirschner giới thiệu một phương pháp đốt điện tại hạch Gasser qua da có sự hướng dẫn của hệ thống định vị để đưa kim qua lỗ bầu dục như là một phương pháp được áp dụng rộng rãi ở Châu Âu. Phương pháp nầy chỉ kiểm soát rối loạn cảm giác ở một mức độ nào đó.
Để khắc phục kỹ thuật của Kirschner, Sweet đã giới thiệu kỹ thuật dùng sóng radio vào năm 1970 nhằm cải thiện sự kiểm soát khi nhiệt đông dây V1, V2 và V3. Vào năm 1955 White và Sweet đã tuyên bố rằng “ Nếu chích alcohol để điều trị đau dây V thì khó tránh được tổn thương giác mạc”. Trong khi đó đối với phương pháp dùng sóng radio chúng ta có thể (1) làm tổn thương V2, V3 mà không làm ảnh hưởng đến dây V1 và các cấu trúc lân cận; (2) tỉ lệ tái phát giảm rõ rệt; và tỉ lệ tử vong hầu như gần số 0. Nhưng chúng ta cũng biết rằng không có bất cứ một phương pháp nào thỏa mãn hoàn toàn điều trị đau dây V. Phương pháp lý tưởng nhất là điều trị phải an toàn và không làm rối loạn cảm giác ở mặt.
Tại khoa ngoại thần kinh bệnh viện Chợ Rẫy, chúng tôi đã tổng kết 1082 trường hợp nhiệt đông dây V tại hạch Gasser qua da bằng sóng radio từ năm 2002 đến năm 2008 với hệ thống máy Radionics để chuyển sóng radio thành nhiệt độ C để làm tổn thương nhánh dây V cần điều trị. Thông thường, tùy theo sự thích nghi của bệnh nhân nhiệt độ có thể thay đổi từ 50 độ C đến 70 độ C. Khoảng trên 95% hết đau ngay sau khi đốt. Hiện nay, phương pháp nầy cũng được áp dụng rộng rãi với tỉ lệ thành công khá cao (75% - 80%). Ưu điểm của phương pháp nầy nếu đau dây V tái phát có thể đốt lại nhiều lần. Đây là một phương pháp đơn giản, không cần gây mê cũng như không cần nằm viện, áp dụng cho mọi lứa tuổi và đôi khi có một số bệnh lý kèm theo cũng có thể thực hiện được phương pháp nầy.
Những bất lợi lớn nhất của phương pháp nầy là dị cảm và loạn cảm gây khó chịu cho người bệnh tại vùng chi phối cảm giác của dây V. Khoảng 5% có rối loạn cảm giác khó chịu, một vấn đề khác là mất phản xạ giác mạc có nguy cơ viêm giác mạc thần kinh và khả năng mù mắt. Tỉ lệ tái phát của phương pháp nầy chiếm 20% nhưng vẫn có thể đốt lập lại.
Với 1082 trường hợp nhiệt đông dây V tại hạch Gasser qua đã được thực hiện từ năm 2002 đến giữa năm 2008; Tuổi nhỏ nhất là 36 tuổi và lớn nhất là 92 tuổi, Nữ nhiều hơn nam, bên phải chiếm ưu thế hơn bên trái. Đa số là dây V3 đơn độc rồi đến V2, V3; đứng hàng thứ ba là V2 đơn thuần; Riêng dây V1 rất hiếm. Hết đau ngay sau khi nhiệt đông là 96,8%. Thời gian theo dõi trung bình 2 năm với kết quả như sau:
Theo dõi lâu dài 1082 trường hợp:
|
Tuyệt vời |
60% |
|
Tốt |
17% |
|
Khá |
12% |
|
Kém |
11% |
Tỉ lệ tái phát: 18%
Trong số nầy thời gian đau lâu nhất là 45 năm và ngắn nhất là 2 tháng. Biến chứng gặp trong nhiệt đông dây V qua da là dị cảm nửa mặt với mức độ khác nhau tùy theo nhiệt độ khi đốt, chiếm một tỉ lệ 34%, so với Kanpolat với kinh nghiệm 1600 trường hợp tại Thổ Nhĩ Kỳ và Affelbaum tại Mỹ với 126 trường hợp thì không khác biệt nhiều. Tỉ lệ yếu cơ nhai là 2,9% so với Kapolat là 3%, tuy yếu cơ nhai nhưng vẫn thực hiện được chức năng ăn uống và đã phục hồi tốt sau 6 tháng. Một trường hợp liệt dây VI đã hồi phục sau 8 tháng.
Với 1082 trường hợp, chúng tôi chưa có trường hợp nào viêm màng não hoặc chảy dịch não tủy so với 1600 trường hợp của Kanpolat có một trường hợp viêm màng não và hai trường hợp rò dịch não tủy.
4.2.2 Nhóm phương pháp không làm tổn thương dây V:
4.2.2.1. Phương pháp giải áp vi mạch (Microvascular decompression):
Đây là một phương pháp được áp dụng phổ biến ở các trung tâm phẫu thuật thần kinh trên thế giới và cũng là một phương pháp có hiệu quả cao nhất hiện nay với tỉ lệ tái phát thấp. Tỉ lệ thành công của phương pháp nầy tùy thuộc vào từng nhóm nghiên cứu khác nhau của nhiều tác giả.
Nghiên cứu tiền cứu 197 bệnh nhân được phẫu thuật điều trị đau dây thần kinh số V với chẩn đoán đau dây thần kinh V điển hình trên lâm sàng. Tất cả bệnh nhân được điều trị nội khoa với Carbamazepine trước mổ với liều lượng nhỏ cho đến liều cao để kiểm soát đau, trong đó có 104 trường hợp đã được áp dụng nhiệt đông dây V từ một đến ba lần. Chúng tôi đề nghị các bệnh nhân trẻ nên áp dụng giải áp vi mạch, nhất là ở lứa tuổi dưới 65. Trong nhóm nghiên cứu của chúng tôi người cao nhất là 75 [2] và thấp nhất là 20 nhưng để đi tới quyết định cuối cùng cần phải giải thích cho người bệnh đầy đủ các thông tin liên quan của mỗi phương pháp.
Đa số các trường hợp quan sát trong khi mổ nhận thấy động mạch tiếp cận với dây V trong 94 trường hợp, chiếm 82,35%, tương đương với Apfelbauum với tỉ lệ 83% [ 1 ]. Động mạch tiểu não trên đơn độc chỉ 73,52% và phối hợp với động mạch tiểu não trước dưới với 7,3%. Trong số nầy có một trường hợp động mạch thân nền tiếp cận với dây V và đã giải áp vi mạch thành công như Tomasello [16], Linskey [9] đã đề cập. Trong số 197 trường hợp, chỉ có 4 trường hợp tĩnh mạch đá trên tiếp cận dây V như mô tả của Matsushima [10] và có kết quả tuyệt vời sau giải áp. Ngoài ra, có 6 trường hợp cả động mạch và tĩnh mạch tiếp cận dây V, đã được giải áp với kết quả cũng tuyệt vời.
Chúng tôi có một trường hợp tái phát sau bốn năm giải áp với kết quả tuyệt vời, chiếm tỉ lệ 2,9% so với Apfelbaum là 1% cho mỗi năm và trường hợp nầy đã nhận một phương pháp điều trị khác với nhiệt đông dây V cho kết quả tốt. Điều nầy cũng cùng quan điểm với Apfelbaum, Tronnier [2], Broggi [3]. Trong số 197 trường hợp, có 3 trường hợp không thành công do không tìm thấy bất cứ một mạch máu nào tiếp cận với dây V và sau mổ đương nhiên vẫn đau như trước mổ. Sau đó, ba trường hợp trên phải áp dụng phương pháp nhiệt đông dây V nhưng chỉ hai trường hợp kết quả tuyệt vời; trường hợp còn lại phải nhiệt đông dây V thêm 2 lần nữa nhưng cũng không thành công và phải chấp nhận dùng thuốc lâu dài với liều cao.
Đa số các trường hợp gặp ở nữ nhiều hơn nam, tỉ lệ khoảng 2:1, bên phải ưu thế hơn bên trái và đa số đau V2, V3 chiếm tỉ lệ 28,4%, điều nầy cũng phù hợp với nhận định của nhiều tác giả như Tronnier [17], Ashkan [2 ], Zakrzewska [19], Kalkanis [7], Hitotsumatsu [4], Matsushima [10 ] Rak [12]. Nghiên cứu của chúng tôi, với số liệu 197 bệnh nhân đã được đánh giá và theo dõi với thời gian trung bình 1,8 năm, với nhận xét của chúng tôi cũng phù hợp với kinh nghiệm khổng lồ của Jannetta với kết quả của 1185 trường hợp đau dây V điển hình đã được phẫu thuật giải áp vi mạch trong 20 năm mà tác giả đã báo cáo tại một trung tâm tạp chí y khoa Anh quốc.
Đa số các trường hợp trong nghiên cứu nầy đã sử dụng Carbamazepine hoặc Diphenylhydantoin từ một năm cho đến 10 năm trước khi phẫu thuật. Dĩ nhiên, liều dùng đã được tăng dần theo thời gian, thậm chí có những trường hợp phải sử dụng đến 8 viên mỗi ngày (1600mg).
Với kinh nghiệm 1082 trường hợp nhiệt đông dây V tại hạch Gasser qua da và 197 trường hợp giải áp vi mạch, chúng tôi đề nghị một số chỉ định ngoại khoa như sau:
- Đau dây V điển hình
- Thất bại trong sử dụng thuốc lâu dài để kiểm soát đau dây V
- Điều trị nội khoa không còn hiệu quả
- Khi điều trị nội khoa có hiệu quả nhưng phải sử dụng liều cao
Khi đặt vấn đề can thiệp ngoại trong đau dây thần kinh số V, cần phải phân biệt ba loại đau ở mặt:
- Đau dây thần kinh V vô căn
- Đau dây V triệu chứng
- Đau vùng mặt không điển hình
Đối với những trường hợp đau ở mặt không điển hình của đau dây V không nên đặt vấn đề can thiệp ngoại khoa.
Chính vì vậy, bất cứ một phương pháp ngoại khoa nào cũng phải đạt đến một giá trị lớn khi:
- Phẫu thuật an toàn và ít tai biến
- Tỉ lệ thành công cao
- Tỉ lệ tái phát thấp và chấp nhận được
- Tỉ lệ biến chứng thấp và chấp nhận được
|
Các nhánh đau của dây V |
|
|
Nhánh đau |
Trường hợp |
|
V2 |
49 (24,8 %) |
|
V3 |
72 (36,5%) |
|
V2,V3 |
56 (28,4%) |
|
V1, V2 |
11 (5,5%) |
|
V1, V2, V3 |
9 ( 4,5% ) |
|
Mạch máu tiếp cận dây V |
Trường hợp |
% |
|
|
1 |
Động mạch |
155 |
78,6 |
|
|
Đơn độc |
136 |
69 |
|
|
Nhiều động mạch |
19 |
9,6 |
|
2 |
Tĩnh mạch |
11 |
5,5 |
|
3 |
ĐM + TM |
28 |
14,2 |
|
4 |
Không mạch máu tiếp cận |
3 |
1,5 |
Hiện nay chúng tôi đang áp dụng hai phương pháp ngoại khoa điều trị đau dây thần kinh số V như giải áp vi mạch và nhiệt đông dây V tại hạch Gasser qua da. Đây là hai phương pháp được áp dụng phổ biến trên khắp thế giới nhưng giải áp vi mạch vẫn là một phương pháp có hiệu quả cao. Trong 6 năm qua, từ năm 2002 đến cuối năm 2007 chúng tôi đã thực hiện nhiệt đông dây V với 1187 trường hợp, đạt kết quả tốt từ 75 đến 80%. Đây là một phương pháp có thể thực hiện cho mọi lứa tuổi, chỉ gây tê tại chỗ, không cần nằm viện, ít tốn kém.
Trong số 197 trường hợp đã giải áp vi mạch dây V, có 8 trường hợp vẫn còn đau ngay sau mổ và kéo dài từ 5 đến 7 ngày, sau đó hết đau hoàn toàn. Đây là những trường hợp trong lúc mổ khi quan sát có mạch máu tiếp cận với dây V rất điển hình. Ngoài ra, chúng tôi có 4 trường hợp tái phát sau giải áp vi mạch từ 2 năm đến 8 năm, các trường hợp nầy đã được mổ lại do các mạch máu trượt ra khỏi miếng Teflon rồi tiếp cận trực tiếp trở lại với dây V. Sau đó đã được bóc tách để đặt thêm miếng Teflon nhỏ khác và đã hết đau hoàn toàn ngay sau mổ.
Kết quả giải áp vi mạch tùy thuộc vào chỉ định phẫu thuật, nếu chúng ta chọn những trường đau dây thần kinh V đặc hiệu thì kết quả phương pháp nầy rất cao như trong nghiên cứu của chúng tôi; Còn nếu chúng ta chỉ định rộng rãi cho những trường hợp đau dây V mà trên lâm sàng hoàn toàn không đặc hiệu thì kết quả phẫu thuật sẽ hạn chế và tỉ lệ đạt được sẽ thấp hơn. Điều nầy cũng phù hợp với nghiên cứu của Hitotsumatsu (4).
Dựa theo bảng phân loại kết quả điều trị sau giải áp vi mạch của Apfelbaum, với 197 trường hợp đã được theo dõi đánh giá như sau:
|
Kết quả |
Trường hợp |
|
Tuyệt vời |
169 ( 85,7% ) |
|
Tốt |
21 ( 10,6% ) |
|
Thất bại |
7 ( 3,5% ) |
Hình minh hoạ vùng góc cầu-tiểu não
5. Kết luận : Đau dây thần kinh số V là một loại đau rất khó chữa bằng thuốc. Do đó, nhiều phương pháp ngoại khoa đã được đề cập và áp dụng từ thời kỳ đầu của thế kỷ 20 nhằm cứu chữa loại đau khó chịu nầy. Mãi cho tới hôm nay, vấn đề nầy vẫn còn nhiều bàn cãi cả về cơ chế lẫn phương pháp điều trị, nhưng hiện nay giải áp vi mạch được đánh giá như là một phương pháp có hiệu quả cao nhất và đã được áp dụng rộng rãi trên thế giới. Ngoài ra, nhiệt đông dây V tại hạch Gasser qua da bằng sóng radio cũng là một phương pháp được áp dụng khá phổ biến hiện nay và kết quả rất đáng khích lệ.
Tài liệu tham khảo
1. Apfelbaum RI. Comperision of the long-term result of microvascular decompression and percutaneous trigeminal neurolysis for the treatment of trigeminal neuralgia.In: Watanabe K. Development in Neuroscience. Elsevier Science B.V, 2002, 629 – 643.
2. Ashkan K, Marsh H. Microvascular decompression for trigeminal neuralgia in the elderly: A review of the safety and efficacy. Neurosurg 55: 840 – 850, 2004.
3. Broggi G, Ferroli P, Franzini A. Operative findings and outcomes of microvascular decompression for trigeminal neuralgia in 35 patients affected by multiple sclerosis. Neurosurg 55: 830 – 839, 2004.
4. Hitotsumatsu T, Matsushima T, Inoue T. Microvascular decompression for treatment of trigeminal neuralgia, hemifacial spasmand glossopharyngeal neuralgia: Three surgical approach variations : Technical note. Neurosurg 53: 1436 – 1443, 2003.
5. Jawahar A, Kondziolka D, Kanal E. Imaging the trigeminal nerve and pons before and after surgical intervention for trigeminal neuralgia. Neurosurg 48: 101 – 107, 2001.
6. Fleetwood IG, Innes AM, Hansen SR, Steiberg GK. Family trigeminal neuralgia. J. Neurosurg 95: 513 – 517, 2001.
7. Kalkanis SN, Eskandar EN, Carter BS, Barker FG. Microvascular decompression surgery in the United State, 1996 – 2000: Mortality rates and the effects of hospital and surgeon volumes. J. neurosurg 52: 1251 – 1262, 2003.
8. Kobeta H, Kondo A, Iwasaki K. Cerebellopontine angle epidermoids presenting with cranial nerve hyperective dysfunction : Pathogenesis and long-term surgical results in 30 patients. Neurosurg 50: 276 – 286, 2002.
9. Linskey ME, Jho HD, Jannetta PJ. Microvascular decompression for trigeminal neuralgia caused by vertebral basilar compression. J. Neurosurg 81: 1 – 9, 1994.
10. Matsushima T, Phuong HL, Miyazono M. Trigeminal neuralgia caused by venous compression. Neurosurg 55: 334 – 339, 2004.
11. McNatt SA, Yu C, Gianaotta SL. Gamma knife radiosurgery for trigeminal neuralgia. Neurosurg 56: 1295 – 1303, 2005.
12. Rak R, Sekha LN, Stimac D, Hechl P. Endoscope assisted microsurgery of microvascular decompression syndromes. Neurosurg 54: 876 – 883, 2004.
13. Rhoton AL. The cerebellopontine angle and posterior fossa cranial nerves by the retrosigmoid approach. Neurosurg 47:
14. Ridder DD, Rya H, Moller AR. Functional anatomy of the human cochlear nerve and its role microvascular decompression for tinnitus. Neurosurg 54: 381 – 390, 2004.
15. Sampson JH, Grossi PM, Asaoka K. Microvascular decompression for glossopharyngeal neuralgia : Long term effectiveness and complication avoidance. Neurosurg 54: 884 – 890, 2004.
16. Tomasello F, Alafaci C, Salpietro FM, Longo M. Bulbar compression by an ectatic vertebral artery: A novel neurovascular construct relieved by microsurgical decompression. Neurosurg 56: 117 – 122, 2005.
17. Tronnier VM, Rashe D, Hamer J. Treatment of Idiopathic Trigeminal Neuralgia : Comparision of long-term outcome after radiofrequency rhizotomy and microvascular decompression. J. Neurosurg 48:, 2001.
18. Vo Van Nho. Microvascular decompression in the treatment of trigeminal neuralgia and hemifacial spasm. HCM J, Medicine 4: 62 – 66, 2000.
19. Zakrzewska JM, Lopez BC, Kim SE. Patient reports of microvascular decompression and partial sensory rhizotomy for trigeminal neuralgia. Neurosurg 56: 1304 – 1312, 2005.